Bài viết là phần hai bản dịch Chương 18 của sách Hướng dẫn thực hành siêu âm tim thai (A Practical Guide to Fetal Echocardiography: Normal and Abnormal Hearts) do GS Alfred Abuhamad và GS Rabih Chaoui chủ biên.
Người dịch: BS Sơn Lâm, Hiệu chỉnh: BS Nguyễn Văn Thụy.
Đây là một nguồn tham khảo hay tạo nền tảng cho các bác sĩ thực hành siêu âm sàng lọc và chẩn đoán chuyên sâu các bệnh tim bẩm sinh.
Giới thiệu sách và các chương: Hướng dẫn thực hành siêu âm tim thai (A Practical Guide to Fetal Echocardiography: Normal and Abnormal Hearts, 3rd edition 2016)

Định nghĩa, các thể bệnh và tỷ lệ mắc
Thông liên thất (VSD) là một lỗ khuyết ở vách liên thất, dẫn đến thông thương huyết động giữa thất trái và thất phải. VSD là bất thường tim bẩm sinh thường gặp, đứng thứ hai chỉ sau van động mạch chủ hai lá (10). VSD đơn độc chiếm 30% trẻ sinh ra có bất thường tim bẩm sinh và kết hợp với các bất thường tim khác trong 30% các trường hợp (10-12). Đánh giá siêu âm tim sau sinh báo cáo tỷ lệ VSD cao khoảng 50/1000 trẻ sinh sống (13). Có bốn phần giải phẫu của vách liên thất (14): phần buồng nhận ngăn cách hai van nhĩ thất, phần đường thoát gồm nón và phễu và liên quan với vùng dưới các van động mạch và phía trên mào trên tâm thất, phần màng là vùng nhỏ mỏng ở đường thoát thất trái ngay dưới van động mạch chủ và dưới mào trên tâm thất, phần cơ bè (hay phần cơ) dày là phần vách liên thất lớn nhất kéo dài từ chỗ gắn của van ba lá đến đỉnh tim (14). Nhiều phân loại của VSD đã được đề xuất và VSD thường được báo cáo dựa trên vị trí giải phẫu của nó trên vách liên thất (Hình 18.11 và 18.12). VSD quanh màng thường gặp nhất ở loạt ca sơ sinh, chiếm khoảng 80% các ca (10, 15). VSD phần cơ, buồng nhận và phần thoát chiếm tương ứng khoảng 5 đến 20%, 5 đến 8%, 5% các ca còn lại (10, 15, 16) (Bảng 18.1). Tuy nhiên ở loạt ca trước sinh, VSD phần cơ thường gặp nhất và chiếm khoảng 80% đến 90%, và VSD quanh màng thường gặp thứ hai (17) (Bảng 18.1). VSD thường kết hợp với các bất thường tim khác, VSD bắt buộc có trong một số bất thường và thỉnh thoảng hoặc thường thấy ở các bất thường khác (12) như được thể hiện ở Bảng 18.2. VSD có xu hướng tái diễn cao và hơi phổ biến hơn ở trẻ gái (18). Hình 18.13 thể hiện hai mẫu giải phẫu của tim thai mắc VSD. (nguồn: hinhanhykhoa.com)



Bảng 18.1 Phân loại thông liên thất
| Loại | Tên gọi khác | Vị trí |
|---|---|---|
| VSD quanh màng | Dưới mào, nón thất | Vùng đường thoát dưới van động mạch chủ và dưới mào trên tâm thất. Dưới nhóm: – Buồng nhận quanh màng – Phần thoát quanh màng – Phần cơ quanh màng |
| VSD phần thoát | Trên mào, dưới động mạch phổi, dưới động mạch, thông dưới hai van | Dưới van phổi và trên mào trên tâm thất |
| VSD phần cơ | Cơ bè | Có thể ở đỉnh, giữa vách cơ hoặc nhiều ổ (còn gọi là dạng pho mát Thụy sĩ) |
| VSD buồng nhận | Phía sau, loại vách nhĩ thất | Phía sau lá vách của van ba lá |
Bảng 18.2 Các bất thường tim kết hợp với thông liên thất
| Loại kết hợp | Bất thường tim |
|---|---|
| Kết hợp bắt buộc | Atrioventricular septal defect Tricuspid atresia + VSD Mitral atresia + VSD Single ventricle (double inlet ventricle) Tetralogy of Fallot Pulmonary atresia with VSD Absent pulmonary valve syndrome Common arterial trunk Double outlet right ventricle Interrupted aortic arch |
| Kết hợp ngẫu nhiên | D-transposition of the great arteries Corrected transposition of the great arteries Aortic coarctation |
Dấu hiệu siêu âm
Siêu âm thang xám
VSD có thể được phát hiện trong tam cá nguyệt hai và ba thai kỳ bằng siêu âm thang xám khi kích thước của lỗ thông lớn hơn 2 đến 3 mm (Hình 18.14 và 18.15). Các VSD nhỏ hơn thường được giám sát trên siêu âm tiền sản và thỉnh thoảng được phát hiện nhờ dùng Doppler màu thường quy. Phần lớn các VSD được báo cáo trong loạt thai nhi được phát hiện khi thấy bất thường tim hoặc ngoài tim và tim thai được kiểm tra cẩn thận, hoặc khi Doppler màu được sử dụng thường quy để sàng lọc tim.
VSD buồng nhận thấy trong vùng van nhĩ thất trên mặt cắt bốn buồng (Hình 18.14A và 18.16) và thường khó phân biệt với dạng nhẹ của kênh nhĩ thất (AVSD) hoàn toàn hoặc bán phần. Xảo ảnh mất âm trên siêu âm thang xám và chồng màu trên Doppler màu (xảo ảnh chảy máu) có thể dẫn đến chẩn đoán dương tính giả. Mặt cắt bên hoặc ngang của tim trên siêu âm thang xám có thể giúp ích trong việc giảm chẩn đoán dương tính giả và âm tính giả. Thấy van nhĩ thất gắn thẳng hàng có thể rất nghi ngờ sự hiện diện của dạng AVSD nhẹ. (nguồn: hinhanhykhoa.com)
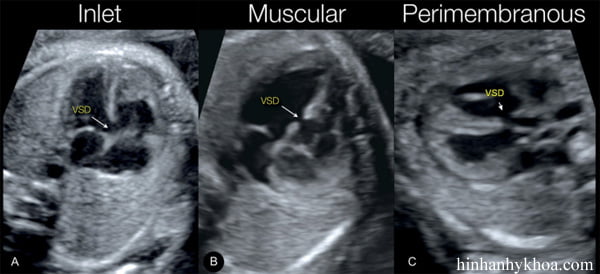


VSD phần cơ hiếm khi được phát hiện trên siêu âm thang xám trừ phi kích thước lớn (> 2-3mm) (Hình 18.14B, 18.17, 18.18). Chúng có thể xác định trên mặt cắt bốn buồng từ đỉnh hoặc ngang. Ở những ca này, bờ của VSD thường tăng âm (Hình 18.17A và 18.18A) và đây có thể là một dấu hiệu quan trọng để phân biệt VSD phần cơ thực sự với ảnh giả. Phần lớn VSD phần cơ được phát hiện bằng cách dùng thường quy Doppler màu (Hình 18.17 đến 18.19). Dòng thông nối trên Doppler màu thường có hai chiều, vị trí thường gặp nhất của VSD là ở vùng đỉnh và vùng giữa vách liên thất. Tại nhiều trung tâm, VSD phần cơ là loại VSD được phát hiện trước sinh thường gặp nhất (19).
VSD được phát hiện nhiều nhất trên siêu âm thang xám là loại quanh màng, thấy ở mặt cắt năm buồng. Gợi ý đầu tiên là thấy mất liên tục giữa vách liên thất và thành trước động mạch chủ lên (Hình 18.20 và 18.21). Khi phát hiện VSD quanh màng thì cần đánh giá chi tiết các đại động mạch vì VSD quanh màng có liên quan chặt với các bất thường thân nón (Bảng 18.2).

guồn: hinhanhykhoa.com)

Doppler màu
VSD lớn được phát hiện trên hình ảnh siêu âm thang xám ngang mức mặt cắt bốn buồng và năm buồng. Khi VSD nhỏ hoặc khi siêu âm không tối ưu, Doppler màu có thể giúp xác định VSD (Hình 18.17 đến 18.19). Khi góc tia siêu âm vuông góc với vách liên thất, chuyển động và xảo ảnh được giảm xuống, dòng máu thông nối thực sự được thể hiện tại vách liên thất (Hình 18.17B,C và 18.18B). Mặc dù áp lực hai tâm thất gần cân bằng ở thai, dòng thông nối qua vách liên thất vẫn xảy ra do áp lực thay đổi trong kỳ tâm trương và tâm thu (Hình 18.17, 18.19, 18.21 và 18.22). Nhìn chung dòng thông nối có hai hướng khi khảo sát với Doppler xung (Hình 18.22), trừ phi có chênh lệch áp suất do tắc nghẽn đường ra ở một thất (ví dụ: thông nối từ trái sang phải trong thất phải hai đường ra hoặc hẹp eo động mạch chủ; thông nối từ phải sang trái trong tứ chứng Fallot).




Siêu âm tim thai sớm
VSD gần như quá nhỏ để có thể tin cậy khi phát hiện bất thường đơn độc lúc 11 đến 14 tuần thai kỳ. Cần thận trọng khi chẩn đoán VSD ở thai kỳ sớm do chẩn đoán dương tính giả đáng kể từ việc mất âm và chồng màu. Thể hiện dòng máu thông nối qua VSD xác nhận sự hiện diện của nó trong thai kỳ sớm (Hình 18.23). VSD cũng có thể tin cậy khi nó kết hợp với các bất thường tim khác hoặc khi mặt cắt bốn buồng bất thường (Hình 18.23).

Siêu âm ba chiều
Hình ảnh siêu âm cắt lớp áp dụng trên siêu âm ba chiều (3D) thu ở mặt cắt bốn buồng cho phép thể hiện VSD ở các mặt phẳng sát nhau hơn chỉ một mặt phẳng trên siêu âm thang xám thông thường. Kiểu 3D hiển thị vuông góc có thể dùng kết hợp với tương quan hình ảnh không gian (STIC) để thể hiện VSD ở tất cả ba mặt phẳng, bằng cách đặt giao điểm tại chỗ thông liên thất (Hình 18.24) (20). Mặt cắt trực diện bề mặt vách liên thất trong khối 3D cho phép xem trực tiếp kích thước của VSD trên tái tạo bề mặt (Hình 18.25) (21) cũng như dòng thông nối khi kết hợp với STIC màu (Hình 18.26) (22). Các công cụ khác kết hợp với STIC, chẳng hạn như Omniview (xem Chương 15), cho phép lựa chọn mặt cắt dọc vách liên thất và thể hiện thông nối VSD trên Doppler màu. Đầu dò ma trận điện tử giới thiệu gần đây cho phép dùng hình ảnh hai mặt phẳng trong thời gian thực và kết hợp với Doppler màu. Cách tiếp cận này xác nhận sự hiện diện của VSD bằng cách thể hiện hai mặt phẳng vuông góc nhau trên cùng thời điểm (Hình 18.27).




Chẩn đoán phân biệt
Xảo ảnh mất âm, chủ yếu ở phần quanh màng của vách liên thất, là chẩn đoán dương tính giả thường gặp của VSD ở thai trước 20 tuần. Hình ảnh hòa âm và kết hợp được thiết kế để cải thiện hình ảnh thang xám có thể dẫn đến giảm hồi âm từ vùng quanh màng mỏng và vì vậy chẩn đoán sai VSD (xem Chương 7 và 11). Chẩn đoán dương tính giả của VSD thường gặp hơn khi tiếp cận vách liên thất từ đỉnh. Tiếp cận hướng ngang vách liên thất và dùng Doppler màu nhạy có thể giúp xác nhận chẩn đoán. (nguồn: hinhanhykhoa.com)
Các dấu hiệu kết hợp tại tim và ngoài tim
Các bất thường tim kết hợp khá phổ biến và thường được chẩn đoán trước khi chẩn đoán VSD. Khi VSD đơn độc lớn (>2-3mm) được phát hiện ở giữa thai kỳ, cần cẩn thận đánh giá đường ra vì có tương quan cao giữa VSD với các bất thường thân nón. Bảng 18.2 tóm tắt các bất thường tim kết hợp VSD thường gặp nhất. Các bất thường ngoài tim kết hợp với VSD thường không đặc hiệu. Sự kết hợp của bất thường ngoài tim với VSD làm tăng nguy cơ hiện diện của một hội chứng hoặc bất thường nhiễm sắc thể. VSD là tổn thương thường gặp nhất trong nhiều bất thường nhiễm sắc thể như trisomy 21, 18, 13 (10), và các bất thường nhiễm sắc thể, như trisomy 21, đã được báo cáo trong hơn 20% thai mắc VSD, trong sự kết hợp với các bất thường lớn ở tim và ngoài tim (5, 19). Trong một nghiên cứu lớn bao gồm 248 ca VSD, có 216 ca (87.1%) là VSD phần cơ và 32 ca (12.9%) là phần quanh màng; bất thường nhiễm sắc thể liên quan lâm sàng thấy ở 1 ca (3.1%) VSD quanh màng so với không có trường hợp nào ở 216 ca VSD phần cơ (17). Vì thế VSD phần cơ đơn độc có nguy cơ bất thường nhiễm sắc thể tương tự như ở thai kỳ bình thường (17, 19).
Tiên lượng và kết cục
Kết cục dài hạn của các thai mắc VSD phụ thuộc vào kích thước, vị trí của lỗ thông và các bất thường tim và ngoài tim kết hợp. VSD nhỏ ở phần cơ và quanh màng được phát hiện bở Doppler màu và có kết cục rất tốt và lên đến 80% đóng tự nhiên trước sinh hoặc trong 2 năm đầu đời (10, 19, 23, 24). Trong một nghiên cứu lớn về VSD đơn độc, VSD đóng tự nhiên xảy ra trước sinh ở 5.2% thai và sau sinh ở 76.3% trẻ sơ sinh có VSD còn mở khi sinh (17). Việc đóng lại được dự đoán theo kích thước và vị trí VSD (17). Khi VSD phần cơ được chẩn đoán ở tam cá nguyệt hai, các tác giả khuyến cáo theo dõi trong tam cá nguyệt ba để xác nhận sự hiện của VSD và loại trừ các VSD nhỏ đi kèm hoặc các bất thường tim khác. Tiên lượng tốt ở hầu hết bệnh nhân có VSD nhỏ (10). Với VSD trung bình hoặc lớn, huyết động thay đổi có thể cần phẫu thuật đóng lại để giảm bệnh tật về dài hạn. Huyết động thay đổi gồm thông nối trái sang phải ở trẻ sơ sinh mà nó có thể dẫn đến suy tim. VSD quanh màng được coi là nhỏ khi đường kính <50% đường kính van chủ và lớn nếu kích thước của nó lớn hơn kích thước van chủ (10). Quản lý y tế các trường hợp VSD kích thước nhỏ đến vừa cho kết cục tốt trong dài hạn (23). Sửa chữa sớm VSD lớn trong năm đầu tiên cho kết quả tỷ lệ cao hơn trong việc cải thiện chức năng tim trái và thoái triển phì đại so với sửa chữa muộn ở tuổi thiếu niên (25). (nguồn: hinhanhykhoa.com)
Các điểm chính
- VSD là bất thường tim bẩm sinh thường gặp, đứng thứ hai chỉ sau bệnh van động mạch chủ hai lá.
- Bốn loại giải phẫu của VSD: buồng nhận, phần thoát, quanh màng, phần cơ.
- VSD quanh màng thường gặp nhất ở loạt ca sơ sinh, trong khi VSD phần cơ thường gặp nhất ở loạt ca trước sinh.
- Xảo ảnh mất âm trên siêu âm thang xám và chồng màu trên Doppler màu (xảo ảnh chảy máu) có thể dẫn đến chẩn đoán dương tính giả VSD.
- Mặt cắt bên hay ngang của tim trên siêu âm thang xám có thể giúp giảm chẩn đoán dương tính giả và âm tính giả VSD.
- Bờ của VSD tăng âm giúp phân biệt VSD phần cơ thực sự với xảo ảnh.
- Khi phát hiện VSD phần màng thì cần đánh giá chi tiết các đại động mạch vì có mối liên quan chặt giữa VSD loại này với các bất thường thân nón.
- Các bất thường nhiễm sắc thể đã được báo cáo trong hơn 20% thai mắc VSD và thường kết hợp với các bất thường tim khác.
- Chẩn đoán VSD phần cơ đơn độc trước sinh không làm tăng nguy cơ bất thường nhiễm sắc thể.
- VSD là tổn thương thường gặp nhất trong nhiều bất thường nhiễm sắc thể, như trong trisomy 21, 18, 13.
- Khoảng 80% VSD phần cơ nhỏ đóng tự nhiên trước sinh hoặc trong 2 năm đầu sau sinh.
Bản gốc:
– A Practical Guide to Fetal Echocardiography: Normal and Abnormal Hearts, 3rd edition 2016
– Chapter 18 – Atrial, Ventricular, and Atrioventricular Septal Defects
– Tác giả: Alfred Abuhamad, Rabih Chaoui
Bản dịch:
– [Sách dịch] Hướng dẫn thực hành siêu âm tim thai (A Practical Guide to Fetal Echocardiography)
– Chương 18 – Phần 2: Thông liên thất
– Người dịch: BS Sơn Lâm, Hiệu chỉnh: BS Nguyễn Văn Thụy


![[Sach dich] Huong dan thuc hanh sieu am tim thai](https://hinhanhykhoa.com/wp-content/uploads/2019/12/Sach-dich-Huong-dan-thuc-hanh-sieu-am-tim-thai-320x220.jpg)












