Bản dịch bài báo “Danh pháp và thuật ngữ viết báo cáo chuẩn của thoát vị đĩa đệm”. Nội dung trình bày tóm tắt và đưa ra các khuyến cáo chuẩn để viết báo cáo các thuật ngữ liên quan đến thoát vị đĩa đệm. Thuật ngữ viết báo cáo chuẩn này có thể sử dụng cho CT và MRI và giúp báo cáo vị trí và kích thước thoát vị đĩa đệm.
Bản gốc:
– Tiêu đề: Nomenclature and Standard Reporting Terminology of Intervertebral Disk Herniation. Magnetic Resonance Imaging Clinics of North America. Volume 15, Issue 2, May 2007, Pages 167-174
– Tác giả: Richard F. Costello, Douglas P. Beall
– Nguồn: doi:10.1016/j.mric.2006.12.001
Bản dịch:
– Tiêu đề: Danh pháp và thuật ngữ viết báo cáo chuẩn của thoát vị đĩa đệm
– Người dịch: BS Cao Thiên Tượng / radiocr.vn
Bản song ngữ Anh – Việt:
– [Song ngữ Y khoa] Danh pháp và thuật ngữ viết báo cáo chuẩn thoát vị đĩa đệm
– Biên tập: Hình ảnh Y khoa
Tóm tắt
Bệnh lý cột sống rất phổ biến và gặp ở gần như ở tất cả các chuyên khoa. Giải phẫu cột sống phức tạp, nhưng ngôn ngữ sử dụng để mô tả bệnh lý có thể còn phức tạp hơn. Nhiều tham khảo thông thường khác nhau về danh pháp dùng để viết báo cáo thoát vị đĩa đệm. Bài này tóm tắt và đưa ra các khuyến cáo chuẩn để viết báo cáo các thuật ngữ liên quan đến thoát vị đĩa đệm. Thuật ngữ viết báo cáo chuẩn này có thể sử dụng cho CT và MRI và giúp báo cáo vị trí và kích thước thoát vị đĩa đệm. Các nhà chẩn đoán cần phải nhận thấy nhiều cạm bẫy liên quan đến thoát vị đĩa đệm để tránh trường hợp can thiệp phẫu thuật ở tầng cột sống không đúng.
Mở đầu
Xáo trộn giải phẫu cột sống rất thường gặp và có thể thấy ở người có triệu chứng cũng như không có triệu chứng. Thuật ngữ dùng để mô tả thoát vị đĩa đệm phức tạp và nhiều tham khảo thông thường khác nhau về danh pháp dùng để báo cáo bệnh lý thoát vị đĩa đệm. Danh pháp trong bài này dựa trên khuyến cáo của hội cột sống Bắc Mỹ, hội X quang thần kinh Mỹ và hội X quang cột sống Mỹ.
Mục đính của khuyến cáo là chuẩn hóa viết báo cáo về vị trí và kích thước của tổn thương đĩa đệm và làm đơn giản hóa việc mô tả giải phẫu các dấu hiệu trên CT và MRI. Các khuyến cáo là để báo cáo các bất thường về các vùng trên hình ảnh cắt ngang và các tầng trên hình sagittal và coronal. Kích thước của thoát vị có thể mô tả theo từ ngữ hoặc số lượng. Thuật ngữ này có thể dùng trong cột sống cổ và ngực, nhưng chủ yếu đưa ra để dùng trong cột sống thắt lưng.
Bàn luận
Có 23 đĩa đệm giữa các thân đốt sống từ C2 đến S1. Đĩa đệm dày hơn về phía trước ở cột sống cổ và cột sống thắt lưng. Ở cột sống ngực, đĩa đệm có độ dày như nhau. Các đĩa đệm góp một phần tư chiều dài cột sống.
Đĩa đệm bình thường có nhân đĩa bên trong và vòng xơ bên ngoài, và được bao bọc bởi sụn bề mặt thân sống (Hình 1). Nhân đĩa chứa các glycosaminoglycans ái nước với một mạng lưới sợi collagen. Theo thời gian, các lycosaminoglycans gelatin bị thay thế bởi sụn xơ. Vòng xơ gồm 15-20 lá collagen được sắp xếp chéo nhau và yếu nhất ở phía sau ngoài, ở đó các bó collagen được sắp xếp ít hơn. Sụn bề mặt thân sống bao gồm sụn trong, vô mạch và không có thần kinh, được nuôi dưỡng bằng sự khuếch tán từ thân sống và bề mặt thân sống kế cận.
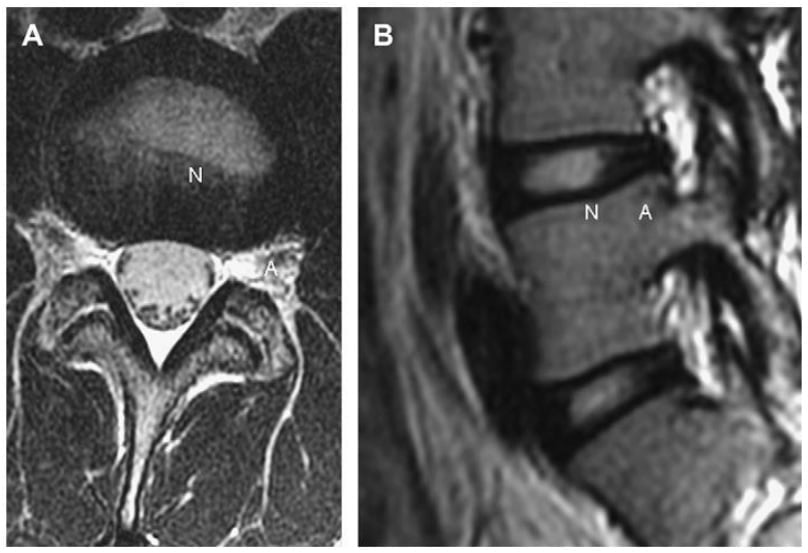
Hình 1. Axial (A) và Sagittal (B) T2W thấy tăng tín hiệu của nhân đĩa bình thường (N) và giảm tín hiệu của vòng xơ bình thường (A).
Rách vòng xơ là sự tách đồng tâm, tỏa vòng hoặc ngang của vòng xơ. Rách vòng xơ (Hình 2) có thể gặp ở một số ít ngưới trên 40 tuổi và được xem như là bệnh lý và là yếu tố dự báo thoát vị đĩa đệm. Hầu hết rách vòng xơ không nhìn thấy trên MRI, nhưng rách nhìn thầy được là vùng tín hiệu cao thường có hình liềm và thường gặp ở phần sau đĩa đệm L4-L5 và L5-S1. Rách tỏa vòng là sự phá vỡ vuông góc với trục các sợi collagen. Sự phá vỡ này lan từ nhân collagen đến vòng xơ ở phía ngoại vi đĩa đệm và có thể gây đau nếu rách nằm ngay cạnh hạch rễ thần kinh phía lưng. Hạch rễ thần kinh lưng cho ra dây thần kinh xoang cột sống, dẫn truyền thần kinh phần sau bên của đĩa đệm. Rách đồng tâm là sự phá vỡ song song với trục các sợi collagen. Điều này hình thành nên vùng tín hiệu cao giữa các sợi collagen. Ý nghĩa của rách vòng xơ còn tranh luận và có khi có thể không liên quan với nhu cầu điều trị hoặc với các triệu chứng lâm sàng.
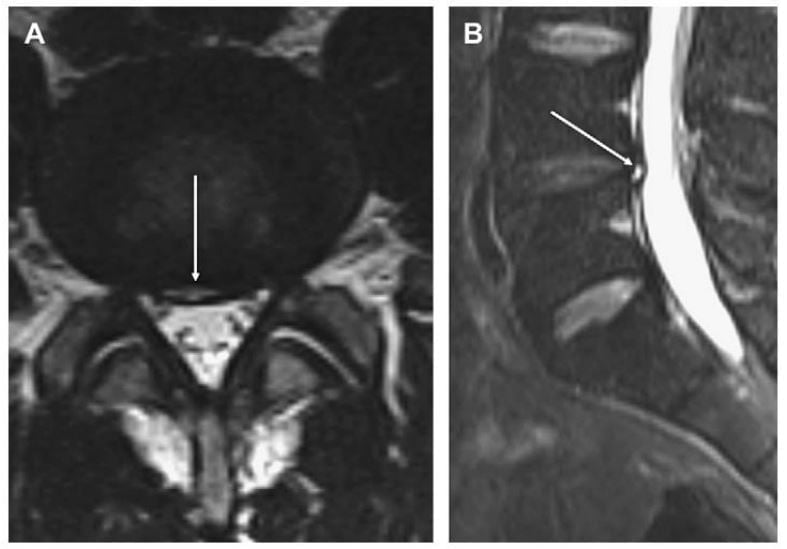
Hình 2. Axial (A) và sagittal (B) T2W thấy một vùng hình liềm (mũi tên) tăng tín hiệu (vùng tăng tín hiệu) ở phần sau củ đĩa đệm L4-L5. Đây là hình ảnh đặc trưng của rách vòng xơ.
Thoát vị là thuật ngữ thường dùng nhiều nhất để mô tả sự di lệch của chất đĩa đệm. Điều này có thể liên quan với sự di lệch nhân đĩa sụn bề mặt thân sống, mấu xương bị phân mảnh hoặc mô vòng xơ vượt khỏi giới hạn bình thường của khoang đĩa đệm. Thoát vị đĩa đệm có thể gặp dạng ly tâm ra phía ngoại vi đĩa đệm, hoặc hướng lên hoặc hướng xuống. Thoát vị đĩa đệm là một sự di lệch khu trú của đĩa đệm ra xa khỏi giới hạn đĩa đệm bình thường (ít hơn 50% chu vi đĩa đệm hoặc ít hơn 180 độ phía ngoại vi đĩa đệm). Điều này ngược với lồi đĩa đệm là liên quan với hơn một nửa chu vi (hơn 180 độ của đĩa đệm) hoặc toàn bộ đĩa đệm. Thoát vị là thuật ngữ chung có thể xác định đặc điểm thêm là protrusion hoặc extrusion dựa vào hình dáng và lượng chất đĩa đệm bị di lệch.
Thoát vị là protrusion nếu khoảng cách lớn nhất của các bờ chất bị lồi nhỏ hơn các bờ của chất đĩa đệm bình thường khi xác định trên cùng một mặt phẳng. Ví dụ, nếu khoảng cách trên dưới của các bờ chất đĩa đệm bị thoát vị nhỏ hơn hoặc bằng các bờ của chất đĩa đệm bình thường trên cùng một mặt phẳng (khi đo ở mặt cắt sagittal hoặc coronalđể đánh giá độ lan trên dưới), thì nó được phân loại là protrusion (Hình 3). Đo chiều trên dưới gần như luôn tốt nhất ở mặt phẳng sagittal. Lồi khu trú khi xác định trên mặt phẳng axial là phần thoát vị liên quan với ít hơn một nửa đĩa đệm (< 180 độ chu vi đĩa đệm). Protrusion có thể được phân loại thêm thành khu trú hoặc đáy rộng dựa vào mức độ đĩa đệm bị tổn thương. Protrusion khu trú liên quan với ít hơn 25% (hoặc 90 độ ) của chu vi đĩa đệm,trong khi protrusion đáy rộng nằm giữa 25% đến 50% (90-180 độ) của chu vi đĩa đệm (Hình 4).
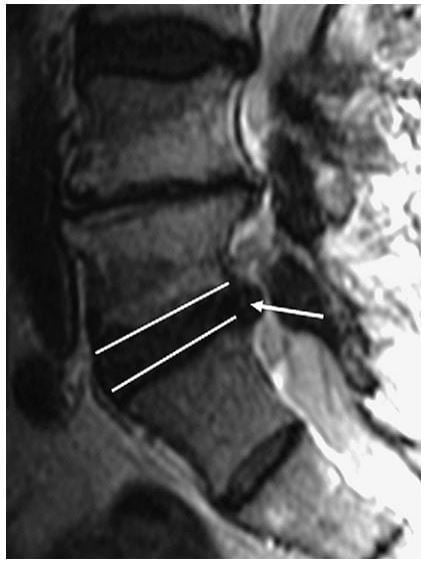
Hình 3. Hình sagittal T2W mô tả protrusion đĩa đệm L5-S1 (mũi tên trắng). Ghi nhận chất đĩa đệm thoát vị không vượt qua giới hạn của bờ trên và bờ dưới đĩa đệm (tức là vượt qua chỗ nối đĩa đệm/bề mặt thân sống). Khi xác định trên mặt cắt sagittal, thoát vị đĩa đệm này là protrusion.
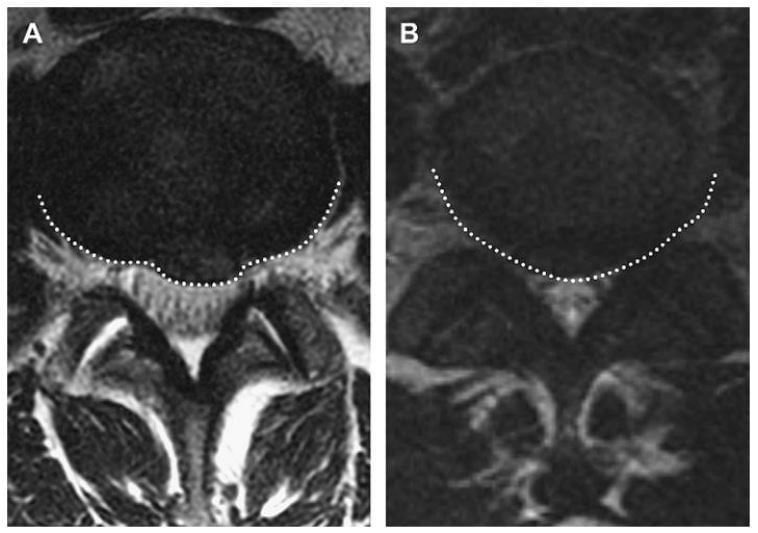
Hình 4. Axial T2W qua đĩa đệm L4-5 cho thấy protrusion đĩa đệm. Protrusion khu trú (A) và đáy rộng (B) được vẽ bởi đường gạch chấm trắng. Protrusion khu trú liên quan ít hơn 25% (hoặc 90 độ) của chu vi đĩa đệm, trong khi protrusion đáy rộng nằm trong khoảng 25% đến 50% (90-180 độ) của chu vi đĩa đệm.
Ngược với protrusion, thoát vị đĩa đệm là extrusion nếu khoảng cách lớn nhất giữa các bờ của chất bị thoát vị lớn hơn các bờ của đáy thoát vị khi đo trên cùng một mặt phẳng. Ví dụ, nếu chất bị thoát vị vượt qua giới hạn của bờ trên hoặc bờ dưới đĩa đệm hay bề mặt thân sống thấy trên mặt phẳng sagittal thì đây là extrusion đĩa đệm (Hình 5). Nếu chất đĩa đệm bị extrusion có cổ hẹp và phần thoát vị rộng hơn khi thấy trên mặt phẳng axial thì đó cũng là một minh hoạ rõa nhất cho extrusion (Hình 6). Ngược lại, protrusion thì không thì vuợt qua bờ trên và bờ dưới đĩa đệm trên hình sagittal và có thể có cổ đáy rộng với phần protrusion của đĩa đệm không rộng như cổ của protrusion (xem Hình 5, Hình 6).
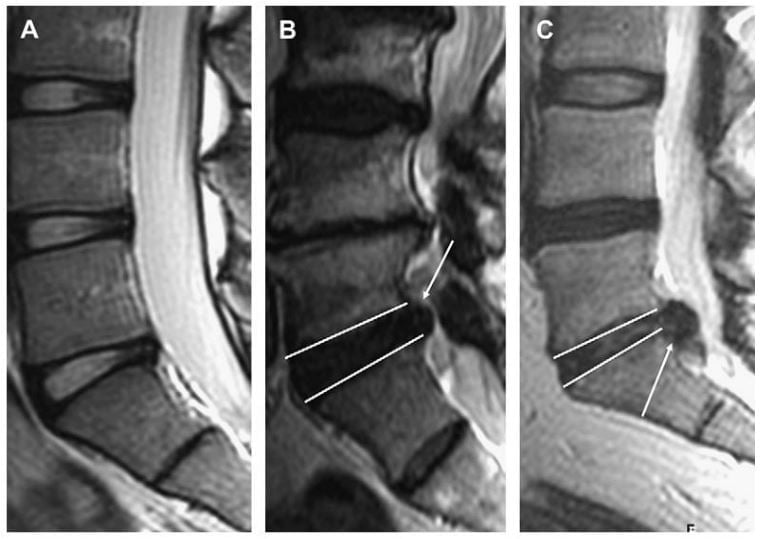
Hình 5. Hình MRI sagittal cột sống thắt lưng cho thấy đĩa đệm bình thường (A), protrusion L5-S1 (B), extrusion kèm di lệch xuống dưới ngang mức L5-S1 (mũi tên) (C). Các đường trắng chỉ ra bờ trên và bờ dưới đĩa đệm L5-S1 ở hình B và C. Protrusion không vượt qua chiều trên – dưới đĩa đệm trên hình sagittal (B), trong khi extrusion vượt qua bờ này (C).
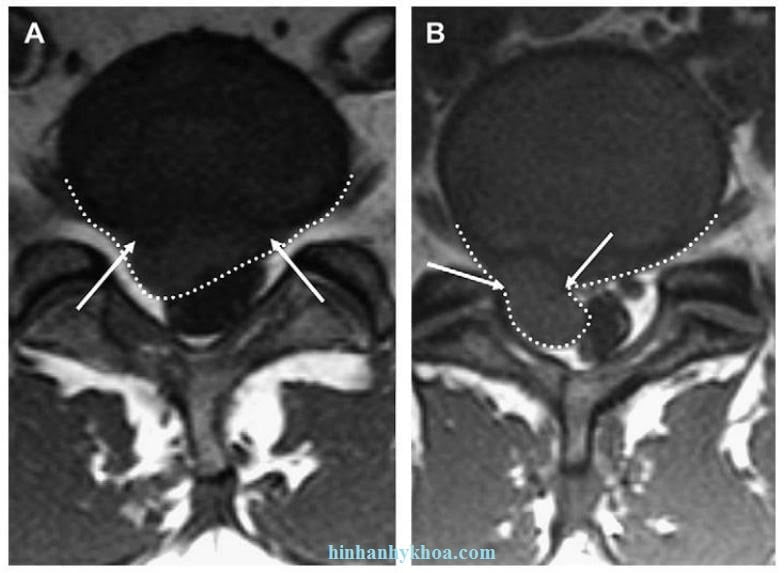
Hình 6. Hình axial T1W của cột sống thắt lưng ngang mức L4-5 cho thấy thoát vị đĩa đệm ra sau. (A) thoát vị (đường chấm trắng) thấy cổ rộng hơn (các mũi tên trắng); (B) thoát vị (đường chấm trắng) thấy cổ hẹp (các mũi tên trắng)
Extrusion có thể phân loại thêm thành mảnh rời hoặc đĩa đệm bị di trú. Đĩa đệm bị di trú là đĩa đệm hoặc mảnh đĩa đệm bị di lệch ra xa khỏi vị trí extrusion nhưngvẫn còn liên tục với đĩa đệm bị extrusion. Mảnh rời là extrusion đĩa đệm bị bong khỏi đĩa đệm gốc (Hình 7). Quan trọng là mô tả mảnh rời, vì đã đệm rời có thể chống chỉ định điều trị xâm lấn tối thiểu như cắt đĩa đệm vi phẫu (microdiskectomie), đốt nhiệt cao tần qua da (RFA), giải ép đĩa đệm cơ học qua da hoặc bơm steroid trong đĩa đệm.
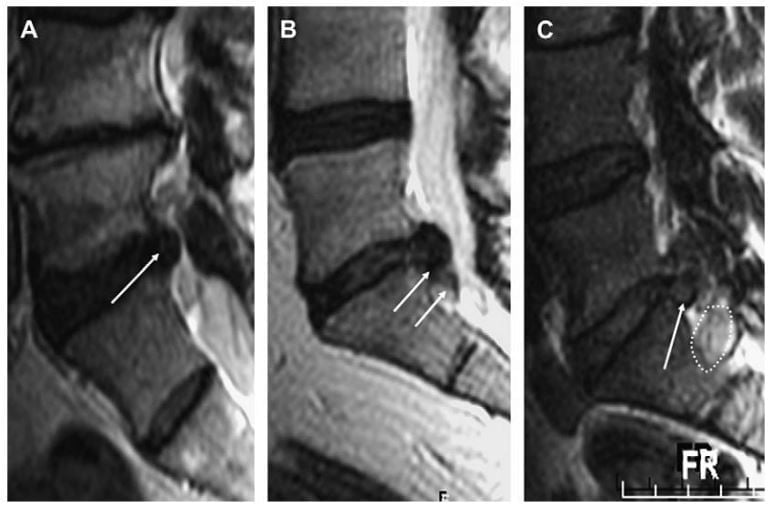
Hình 7. Hình sagittal T2W cột sống thắt lưng minh hoạ protrusion (mũi tên trắng) (A). Gni nhận độ lan theo chiều trên duới không vượt qua bề mặt thân sống trên và duới. Extrusion đĩa đệm có lan chất đĩa đệm xuống dưới vượt qua giới hạn bề mặt trên của S1 (mũi tên trắng) (B). Mảnh đĩa đệm (mảnh rời) cũng nhìn thấy ở phía dưới của phần extrusion (đường chấm trắng).
Thoát vị đĩa đệm cũng được phân loại theo mức độ lan. Độ lan được xem là tình trạng của vòng xơ bao quanh nhân đĩa. N ếu vòng xơ ngoài còn nguyên, thoát vị đĩa đệm được phân loại là kiểu được giới hạn và không có bất kỳ một sự thong thương nào với khoang ngoài màng cứng hoặc ống sống. Ví dụ, nếu tiêm thuốc cản quang iode vào phần thoát vị được giới hạn thì nó sẽ không rò vào khoang ngoài màng cứng hoặc ống sống từ chỗ khuyết trong vòng xơ. Các mô tả khác của thoát vị đĩa đệm là làm rõ mối tương quan của nó với dây chằng dọc sau. Trong sơ đồ mô tả này, các loại thoát vị đĩa đệm có thể chia thành duới dây chằng, xuyên dây chằng hoặc ngoài dây chằng phụ thuộc vào thoát vị đĩa đệm nằm trước dây chằng, lan qua dây chằng dọc sau hoặc thoát vị vào một vùng không được bao bọc dây chằng dọc sau ở phía sau (Hình 8). Mặc dù sơ đồ mô tả này có tác dụng để định vị thoát vị khi dây chằng dọc sau được nhìn thấy rõ, nhưng khó phân biệt được dây chằng dọc sau với các sợi ngoài của vòng xơ hoặc với màng cứng. Mối quan hệ của đĩa đệm với dây chằng dọc au chủ yếu phụ thuộc vào bất thường trên hình sagittal. Dây chằng dọc sau bám trực tiếp ở bờ sau thân sống phía trung tâm, ở đó không có một khoang nào cả. Dây chằng dọc sau bị hẹp lại ở cạnh trung tâm và không bám chắt với phần sau của thân sống vì vậy tạo ra một khoang gọi là khoang ngoài màng cứng phía trước. Khoang này là một vị trí giải phẫu quan trọng để nhận diện vì các mảnh đĩa đệm thường bị nhốt trong khoang ngoài màng cứng phía trước (Hình 8).
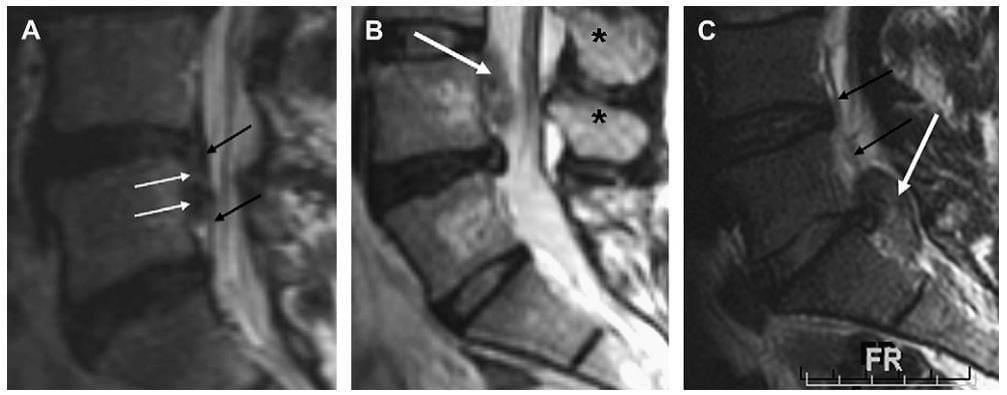
Hình 8. Sagittal T2W thắt lưnh cùng ở các bệnh nhân khác nhau minh hoạ nhiều loại thoát vị đĩa đệm. (A) thoát vị đĩa đệ lan xuống duới từ gốc ở đĩa đệm L4-L5 (mũi tên trắng) và nằm ngay trước dây chằng dọc sau (mũi tên đen) trong khoang ngoài màng cứng phía trước. Extrusion đĩa đệm (mũi tên trắng) nằm ở đường giữa (ghi nhận mỏm gai chỉ ra bằng các dấu sao đen) và ngay phía sau dây chằng dọc sau, không thấy rõ trên hình đường giữa vì dính trực tiếp vớiphần sau thân sống. Thoát vị đĩa đệm được xác định là lan vào trong ống sốngxuyên qua dây chằng dọc sau (thoát vị xuyên dây chằng). (C) thoát vị đĩa đệmthấy phía sau dây chằng dọc sau (mũi tên đen) và bắt nguồn ở ngay phía bên của dây chằng dọc sau. Dây có thể gọi là thoát vị ngoài dây chằng.
Vị trí của thoát vị có thể mô tả theo các vùng giải phẫu khác nhau trên mặt cắt axial và theo mức giãi phẫu trên mặt cắt sagittal hoặc coronal. Thoát vị trên mặtcắt sagittal và coronal được xác định theo hướng lan trên dưới của thoát vị và mô tả thoát vị so với cuống sống. Các yếu tố mô tả là thoát vị trên cuống, cuống, dưới cuống và thoát vị ngang mức đĩa đệm (Hình 9 và 10). Phân loại vị trí thoát vị theo mắt cắt axial thực tế và hữu ích hơn vì nó mô tả vị trí thoát vị liên quan với các dây thần kinh thoát ra và đi ngang. Trong sơ đồ phân loại trên axial này, bờ trong của khớp liên mấu và các bờ của cuống sống hoặc lỗ liên hợp được dùng cho các mốc giải phẫu. Mô tả vị trí của thoát vị không phải luôn dễ dàng vì bề mặt và các mốc của cuống sống và khớp liên mấu uốn cong và việc vẻ một bờ rõ ràng có thể khó khăn hoọăc đôi khi không thể vẻ được. Trên mặt phẳng axial, các bờ hoặc vùng được xác định là vùng trung taâ, vùng duới mặt khớp, vùng lỗ liên hợp, vùng ngoài lỗ liên hợp hay vùng bên xa và vùng trước (Hình 11). hầu hết thoát vị đĩa đệm chiếm hơn một vùng và nhiều thoát vị chiếm hơn một tầng.
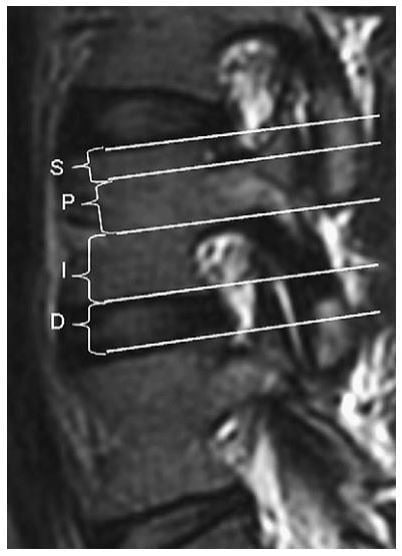
Hình 9. Hình sagittal T2W chỉ ra các mức thoát vị. D, mức đĩa đệm; I, dưới cuống; P, cuống; S, trên cuống.
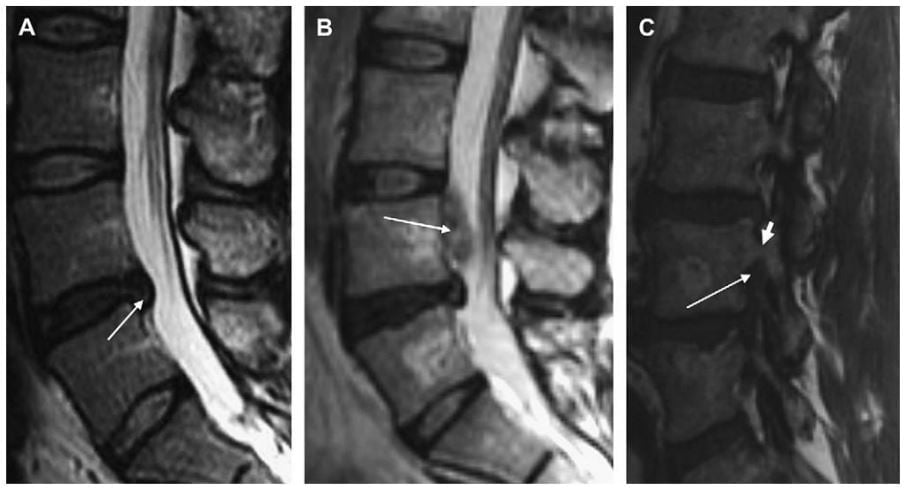
Hình 10. Hình sagittal T2W (A, B) và sagittal T1W (C) của cột sống thắt lưng chỉ ra nhiều loại thoát vị đĩa đệm khác nhau ở các mức khác nhau. (A) thoát vị đĩa đệm ngang mức L4-L5 có di lệch nhẹ thoát vị xuống dưới (mũi tên trắng); thoát vị này nằm ở mức trên cuống. (B) extrusion đĩa đệm bắt nguồn từ L4-L5 với mảnh thoát vị rời ở mức cuống sống (mũi tên trắng). (C) thoát vị đĩa đệm bắt nguồn từ L4-L5 lan lên trên để nằm ở vị trí dưới cuống (mũi tên trắng). Cuống sống (đầu mũi tên trắng) thấy ngay phía trên của thoát vị.
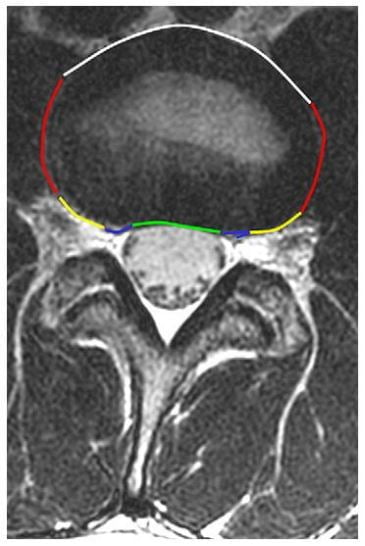
Hình 11. Hình axial T2w ngang qua đĩa đệm L3-4 chỉ ra các vùng đĩa đệm khác nhau được xác định trên hình axial. Đoạn đường màu xanh lá cây chỉ ra vùng trung tâm, đường máu xanh biển chỉ ra vùng dưới mặt khớp, đường màu vàng chỉ ra vùng lỗ liên hợp, đường màu đỏ chỉ ra vùng ngoài lỗ liên hợp và đường màu trắng là vùng phía trước.
Việc mô tả thoát vị đĩa đệm cần phải mô tả mối liên quan với các dây thần kinh và cần phải đưa ra thông tin về dây thần kinh bị tổn thương và chúng bị đNy lệch hay bị chèn ép ở đây. Điều này không chỉ tạo điều kiện thuận lợi cho việc lập kế hoạch phẫu thuật mà còn định vị chính xác các bất thường phải mô tả đúng để xác định các triệu chứng lâm sàng của bệnh nhân có hay không có tương ứng với vị trí thoát vị thấy trên hình MRI. Mối tương quan này cần phải được làm kỹ lưỡng để tránh phẫu thuật ở tầng cột sống không đúng. Thường thoát vị có thể gặp nhiều tầng và bệnh nhân có thể có triệu chứng ở một tầng thoát vị và không có ở tầng khác. Phần lớn thoát vị đĩa đệm (90% hoặc hơn) gặp ở vị trí trung tâm hoặc duới mặt khớp. Khi thoát vị gặp ở vị trí này, sẽ thường ảnh hưuỏng đến rễ thần kinh chạy ngang (tức là, thoát vị đĩa đệm cạnh trung tâm ở tầng L4-5 hầu như sẽ thường ảnh hưởng đến rễ L5 chạy ngang hơn là rễ thần kinh L4 thoát ra) (Hình 12). Chỉ khoảng 4% đến 5% thoát vị đĩa đệm gặp ở trong hoặc ngoài lỗ liên hợp. Các thoát vị này không chỉ rất ít gặp hơn thoát vị đĩa đệm cạnh trung tâm mà còn ảnh hưuỏng đến rễ thần kinh thoát ra ở ngang mức này (tức là, thoát vị trong hoặc ngoài lỗ liên hợp ở tầng L4-5 sẽ thường ảnh hưởng nhiều nhất đến rễ thoát L4 hơn là rễ ngang L5) (xem Hình 12). Vì vậy thoát vị trong hoặc ngoài lỗ liên hợp sẽ có xu hướng giống với thoát vị ở một tầng cột sống cao hơn. Sử dụng ví dụ trên, rễ thần kinh L4 sẽ thường bị ảnh hưởng bởi thoát vị đĩa đệm trung tâm hoặc dưới mặt khớp ở ngang mức L3-4 hơn là thoát vị trong hoặc ngoài lỗ liên hợp ngang mức L4-5. Một khi gặp kiểu thoát vị này, điều quan trọng là phải nhận diện chính xác để ngăn ngừa phẫu thuật không cần thiết ở tầng phía trên (xem Hình 12).
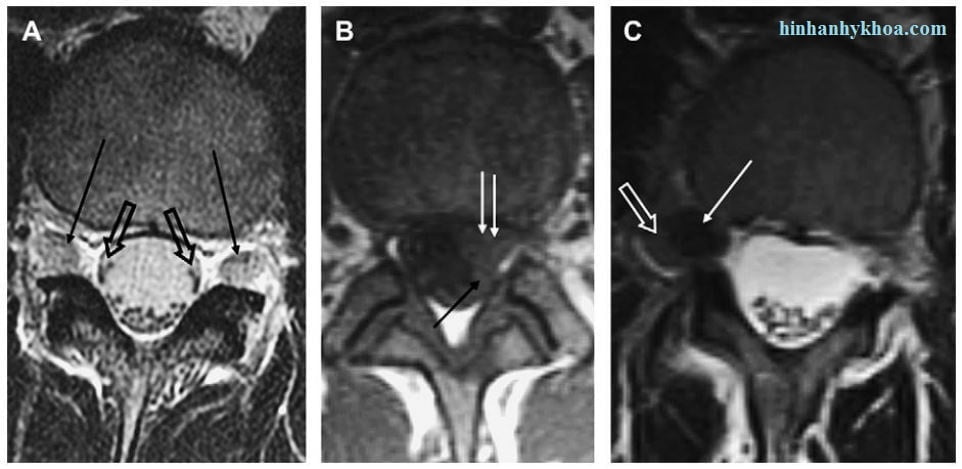
Hình 12. Hình axial T2W (A, C) và T1W (B) chỉ ra các dấu hiệu khác nhau. (A) các rễ thoát thần kinh bình thường (mũi tên đen) và các rễ thần kinh chạy ngang bình thường (mũi tên đen hở). (B) Protrusion dưuói mặt khớp và trung tâm trái (mũi tên trắng) đẩy lệch rễ thần kinh chạy ngang (mũi tên đen). (C) thoát vị đĩa đệm trong lỗ liên hợp đẩy lệch rễ thoát thần kinh (mũi tên trắng hở) về phía sau bên.
Tóm lại
Thoát vị đĩa đệm là bệnh lý thưuòng gặp, có thể phát hiện ở những người có triệu chứng và không có triệu chứng. Thuật ngữ truyền thống từng được sử dụng để mô tả thoát vị rất khác nhau. Các tác giả đã trình bày danh pháp chuNn và được khuyến cáo dùng để mô tả thoát vị đĩa đệm với mục đích làm đơn giản hoà và chuNn hoá viết báo cáo kết quả các bất thường với hy vọng điều này sẽ cải thiện độ chính xác về sự truyền đạt các dấu hiệu giải phẫu. Rách vòng xơ là dấu hiệu báo trước đĩa đệm có biểu hiện là sự phá vỡ dạng đường của các sợi vòng xơ. hầu hết các rách vòng xơ không nhìn thấy đưuọc trên MRI nhưng một số có thể thấy được là các vùng tín hiệu cao.
Thoát vị có thể do rách vòng xơ và có thể phân chia thêm thành protrusion và extrusion phụ thuộc vào độ nặng. Extrusion là thoát vị nặng hơn và có thể có chất đĩa đệm di trú lên trên hoặc xuống dưới, có thể di lệch vào khoang ngoài màng cứng phía trước,hoặc có thể bong ra thành mảnh thoát vị rời. Thoát vị đĩa đệm cũng có thể phân loại theo mức độ lan của vòng xơ và vị trí của chúng khi so với dây chằng dọc sau. Một trong những nền móng quan trọng nhất của hệ thống báo cáo kết quả chẩn là định nghĩa trên hình axial của vị trí thoát vị. Vị trí xác định mà dây thần kinh có thể bị ảnh hưởng nhất bởi thoát vị. Điều đặt biệt quan trọng là phát hiện các thoát vị ít gặp hơn đó là thoát vị ngoài lỗ liên hợp và trong lỗ liên hợp vì các thoát vị này có thể ảnh hưởng đến rễ thần kinh thoát hơn là rễ ngang và có thể giống với thoát vị cạnh trung tâm ở mức trên nó.
Hiểu biết đầy đủ bệnh học góp phần gây thoát vị đĩa đệm, các loại thoát vị đĩa đệm, các cấu trúc quan trọng liên quan với nó và truyền đạt đúng các thông tin này như thế nào sẽ góp phần đánh giá bệnh nhân chính xác cao và hy vọng rằng sẽ làm giảm số các thủ thuật phẫu thuật ở vị trí giải phẫu không đúng.
References
- Fardon DF, Milette PC. Combined Task Forces of the North American Spine Society, American Society of Spine Radiology, and American Society of Neuroradiology. Nomenclature and classification of lumbar disc pathology. Recommendations of the Combined Task Forces of the North American Spine Society, American Society of Spine Radiology, and American Society of Neuroradiology. Spine 2001;26(5):E93–113.
- Jarvik JG, Haynor DR, Koepsell TD, et al. Interreader reliability for a new classification of lumbar disc abnormalities. Acad Radiol 1996;3:537–44.
- Milette PC. The proper terminology for reporting lumbar intervertebral disk disorders. AJNR Am J Neuroradiol 1997;18:1859–66.
- Milette PC. Classification, diagnostic imaging and imaging characterization of a lumbar herniated disc. Radiol Clin North Am 2000;38:1267–92.
- Wiltse LL, Berger PE, McCulloch JA. A system for reporting the size and location of lesions in the spine. Spine 1997;22(13):1534–7.
Xem thêm
- [Song ngữ Y khoa] Danh pháp và thuật ngữ viết báo cáo chuẩn thoát vị đĩa đệm
- [Song ngữ Y khoa] Hình ảnh học dị dạng động tĩnh mạch não
- Cập nhật thuật ngữ, chẩn đoán, điều trị u máu và dị dạng mạch máu
Trang web đang upload liên tục các video bài giảng và tài liệu chẩn đoán hình ảnh. Để nhận thông báo về các bài viết mới nhất, vui lòng đăng ký Nhận bài viết mới và theo dõi Kênh Youtube















