Hướng dẫn thực hành Siêu âm trong chuyển dạ theo Hiệp hội Siêu âm sản phụ khoa thế giới (ISUOG) thuộc Tài liệu hướng dẫn siêu âm tiếng Việt của Hiệp hội siêu âm sản phụ khoa thế giới (ISUOG) được dịch và hiệu chỉnh bởi các bác sĩ có uy tín trong lĩnh vực siêu âm sản phụ khoa ở Việt Nam: BS Hà Tố Nguyên, BS Nguyễn Quang Trọng, BS Nguyễn Xuân Lan, BS Nguyễn Thị Tuyết Hà.
Lời giới thiệu của Chi hội siêu âm Việt Nam (VSUM)
Từ trước đến nay, việc đánh giá và quản lý một cuộc chuyển dạ được dựa trên thăm khám lâm sàng. Chẩn đoán thai trình ngưng tiến và quyết định lựa chọn phương pháp can thiệp chủ yếu dựa trên việc thăm khám bằng tay độ mở cổ tử cung, độ lọt và kiểu thế thai. Tuy nhiên, thăm khám lâm sàng thường thiếu chính xác và chủ quan, đặc biệt là khi có bướu huyết thanh sẽ gây khó khăn cho việc xác định vị trí thóp, đường liên thóp của thai.
Một số nghiên cứu đã chỉ ra rằng siêu âm chính xác hơn thăm khám lâm sàng trong chẩn đoán kiểu thế, độ lọt thai trong khung chậu và trong dự đoán thai trình ngưng tiến triển. Xét trong một chừng mực nào đó thì siêu âm có thể giúp phân biệt được sản phụ có khả năng sanh ngã âm đạo với mổ lấy thai. Thậm chí, một vài bằng chứng cho thấy siêu âm trong chuyển dạ có thể tiên lượng được kết cục của một cuộc sanh giúp.
VSUM trân trọng kính mời quí đồng nghiệp tham khảo bài dịch “Hướng dẫn thực hành siêu âm trong chuyển dạ” của Hiệp hội siêu âm sản phụ khoa thế giới (ISUOG)
Tham khảo thêm:
- Tài liệu siêu âm tiếng Việt của Hiệp hội siêu âm sản phụ khoa thế giới (ISUOG)
- Các khuyến cáo về Siêu âm sản phụ khoa của Hiệp hội siêu âm sản phụ khoa thế giới (ISUOG)
- Hướng dẫn thực hành Siêu âm quý 1 thai kỳ của Hiệp hội Siêu âm sản phụ khoa thế giới (ISUOG)
- Hướng dẫn thực hành Siêu âm quý 2 thai kỳ của Hiệp hội Siêu âm sản phụ khoa thế giới (ISUOG)
- Hướng dẫn Siêu âm cơ bản và khảo sát chuyên sâu hệ thần kinh của Hiệp hội siêu âm sản phụ khoa thế giới (ISUOG)
- Hướng dẫn thực hành Siêu âm Doppler trong sản khoa của Hiệp hội Siêu âm sản phụ khoa thế giới (ISUOG)
- Hướng dẫn thực hành Siêu âm tim thai nhi của Hiệp hội Siêu âm sản phụ khoa thế giới (ISUOG)
HƯỚNG DẪN THỰC HÀNH SIÊU ÂM TRONG CHUYỂN DẠ THEO HIỆP HỘI SIÊU ÂM SẢN PHỤ KHOA THẾ GIỚI (ISUOG)
Người dịch: BS. Nguyễn Thị Tuyết Hà – Hiệu chỉnh: ThS. BS. Hà Tố Nguyên
Nguồn: Hiệp hội siêu âm sản phụ khoa thế giới
Hội đồng chuẩn mực lâm sàng (Clinical Standards Committee CSC)
ISUOG là một tổ chức khoa học với tiêu chí hoạt động là thúc đẩy việc thực hành an toàn, huấn luyện và nghiên cứu khoa học đạt tiêu chuẩn cao trong lĩnh vực chẩn đoán hình ảnh của nữ giới. Hội đồng chuẩn mực lâm sàng của ISUOG (Clinical Standards Committee -CSC) có thẩm quyền đưa ra các hướng dẫn thực hành cũng như các đồng thuận cho các bác sĩ khi thực hành siêu âm chẩn đoán. ISUOG đã rất cố gắng để các hướng dẫn tại thời điểm lưu hành là đúng và cập nhật nhất, không một ai, dù là các hội viên hay các thành viên nào trong tổ chức ISUOG chấp nhận khả năng có sự sai sót trong các hướng dẫn, khuyến cáo hay dữ liệu được đưa ra bởi CSC. Các tài liệu được phát hành bởi CSC không nhằm mục đích xây dựng một chuẩn mực có tính pháp lý vì sự ứng dụng của các khuyến cáo và các hướng dẫn này có thể bị ảnh hưởng tuỳ từng cá thể, từng vùng miền và nguồn lực sẵn có tại địa phương. Các hướng dẫn này được ISUOG cho phép lưu hành miễn phí ([email protected])..
GIỚI THIỆU TỔNG QUAN
Mục đích của những hướng dẫn này là xem xét lại các kỹ thuật siêu âm trong chuyển dạ và ứng dụng của chúng trong thực hành, nhằm tổng kết các mức độ chứng cứ của việc sử dụng siêu âm trong chuyển dạ, từ đó cung cấp các hướng dẫn cho các bác sĩ khi nào có chỉ định thực hiện siêu âm và các dấu hiệu hình ảnh có thể ảnh hưởng như thế nào đến việc xử lý một cuộc chuyển dạ.
Từ trước đến nay, việc đánh giá và quản lý một cuộc chuyển dạ được dựa trên thăm khám lâm sàng [1 -7]. Chẩn đoán thai trình ngưng tiến và quyết định lựa chọn phương pháp can thiệp chủ yếu dựa trên việc thăm khám bằng tay độ mở cổ tử cung, độ lọt và kiểu thế thai [8-17]. Tuy nhiên, thăm khám lâm sàng thường thiếu chính xác và chủ quan [18-25], đặc biệt là khi có bướu huyết thanh sẽ gây khó khăn cho việc xác định vị trí thóp, đường liên thóp của thai.
Một vài nghiên cứu đã chỉ ra rằng siêu âm chính xác hơn thăm khám lâm sàng trong chẩn đoán kiểu thế, độ lọt thai trong khung chậu [19-33] và trong dự đoán thai trình ngưng tiến [34-42]. Xét trong một chừng mực nào đó thì siêu âm có thể giúp phân biệt được sản phụ có khả năng sanh ngã âm đạo với mổ lấy thai43-47. Thậm chí, một vài bằng chứng cho thấy siêu âm trong chuyển dạ có thể tiên lượng được kết cục của một cuộc sanh giúp [44-48]. Siêu âm có thể được tiến hành qua ngã bụng nhằm xác định vị trí đầu và cột sống [49], hoặc tiến hành qua ngã đáy chậu để xác định kiểu thế và độ lọt của thai. Nhiều thông số định lượng trên siêu âm được đề xuất nhằm đánh giá độ lọt của thai [30-32,34,35,40,42,43,50,51]. Tuy nhiên, hiện nay vẫn chưa có đồng thuận nào về việc xác định thời điểm siêu âm trong chuyển dạ, thông số nào nên đo đạc và các đặc điểm trên siêu âm được dùng như thế nào trong thực hành lâm sàng.
HƯỚNG DẪN THỰC HÀNH
Mục đích của siêu âm trong chuyển dạ
Các hướng dẫn này chỉ nhắm đến việc sử dụng siêu âm trong chuyển dạ để xác định độ lọt, thế và kiểu thế thai. Tất cả những ứng dụng còn lại gồm đo chiều dài kênh cổ tử cung, độ mở cổ tử cung và Doppler thai không được bao hàm trong hướng dẫn này. Từ thời điểm này trở đi, siêu âm nên được sử dụng như một phương pháp bổ sung chứ không phải là thay thế cho việc thăm khám lâm sàng bằng tay.
Đánh giá kiểu thế thai
Xác định chính xác vị trí chẩm của đầu thai là việc hết sức quan trọng
- Kiểu thế chẩm sau thường có mối liên quan với nguy cơ cao mổ lấy thai52 và tăng bệnh suất cho mẹ và trẻ chu sinh [53,54].
- Cần thiết phải đánh giá đúng kiểu thế thai trước khi quyết định sanh giúp. Nếu đánh giá sai có thể dẫn đến hậu quả sử dụng giác hút hay forceps không phù hợp, làm tăng tỉ lệ chấn thương cho thai và tăng tỉ lệ thất bại của thủ thuật [55-58]. Mổ lấy thai sau một cuộc sanh giúp gây kéo dài thời gian chuyển dạ [59] và tăng nguy cơ chấn thương cho cả mẹ [60,61] và con [62-65].
Từ trước đến nay, các bác sĩ lâm sàng thường xác định thế, kiểu thế thai qua thăm khám bằng tay, sờ chạm đường liên thóp, thóp trước và sau của thai. Một vài nghiên cứu đánh giá mức độ chính xác của chẩn đoán lâm sàng, sử dụng siêu âm [19-28] làm phương tiện tham chiếu. Các nghiên cứu này chỉ ra rằng thăm khám bằng tay khá chủ quan, thiếu chính xác, tỉ lệ sai sót dao động từ 20% đến 70% nếu xem siêu âm là tiêu chuẩn để đối chiếu [19] (MỨC ĐỘ CHỨNG CỨ 1-).
Thăm khám lâm sàng bằng tay có xu hướng ít chính xác trong tình huống có bất thường kiểu thế, chẳng hạn như chẩm ngang hoặc chẩm sau, khi đó thi can thiệp thủ thuật gần như chắc chắc cần thực hiện [19,20,22,23] (MỨC ĐỘ CHỨNG CỨ 2++).
Sự thiếu chính xác này có thể tăng quá mức khi có hiện diện bướu huyết thanh to và lọt không đối xứng, cả hai tình trạng thường liên quan với chuyển dạ tắc nghẽn. Một vài nghiên cứu đã gặp thất bại trong việc tìm ra sự khác biệt có ý nghĩa thống kê về mức độ chính xác giữa các bác sĩ sản khoa có nhiều và không có kinh nghiệm19,21,22 (MỨC ĐỘ CHỨNG CỨ 2+).
Vài nghiên cứu khác đã cho thấy sự ưu việt của siêu âm đơn độc hoặc phối hợp với thăm khám lâm sàng để đánh giá kiểu thế thai so với chỉ thăm khám bằng tay đơn thuần như trước [19-28,66] (MỨC ĐỘ CHỨNG CỨ 1-).
Đánh giá độ lọt thai
Độ lọt là vị trí của đầu thai trong ống sanh liên quan với mặt phẳng qua hai gai chậu của mẹ (trong hướng dẫn này không bao hàm các ngôi khác ngoài ngôi đầu). Thuật ngữ “đầu lọt” được dùng khi phần lớn nhất của đầu thai đi qua được mặt phẳng eo trên của khung chậu hoặc khi khám bằng ngón tay trên bụng thì phần đầu thai còn sờ chạm được không quá hai khoát ngón tay, tương ứng với đường kính lưỡng đỉnh của đầu thai xuống thấp ngang mức eo trên khung chậu. Khi thăm khám bằng tay qua ngã âm đạo, đầu được xem là lọt khi phần thấp nhất và cứng nhất của xương sọ ngang mức mặt phẳng qua hai gai chậu mẹ, khi đó gọi là độ lọt 0. Vị trí đầu trên hay dưới mức này được tính bằng centimet dương hoặc âm so với mặt phẳng tham chiếu.
Dupuis và cộng sự18 đã chứng minh tính chủ quan của việc đánh giá độ lọt đầu thai bằng khám tay qua ngã âm đạo (MỨC ĐỘ CHỨNG CỨ 2+). Bằng việc sử dụng các trang thiết bị cảm biến để mô phỏng quá trình sinh, các nhà nghiên cứu đặt một mô hình đầu thai nhi để một nhóm các bác sĩ với nhiều cấp độ kinh nghiệm khác nhau sẽ tham gia kiểm tra, thăm khám bằng tay để đánh giá độ lọt đầu thai. Mức độ sai sót có sự khác biệt giữa các bác sĩ nội
trú và các bác sĩ sản khoa. Trong thực hành lâm sàng, việc chẩn đoán sai có thể tác động bất lợi đến việc quản lý cuộc chuyển dạ.
Khảo sát siêu âm đưa ra những bằng chứng khách quan và chính xác trong việc đánh giá độ lọt đầu thai trong ống sanh29-33,35,47,68 (MỨC ĐỘ CHỨNG CỨ 2+). Một loạt những thông số đo đạc trên siêu âm được đề nghị nhằm mô tả độ lọt thai cũng đã được các chuyên gia nghiên cứu đồng ý69-71 (MỨC ĐỘ CHỨNG CỨ 2+).
Đánh giá sự xuống của đầu thai
Một vài nghiên cứu mô tả36,37,39,72,73 đề nghị thực hiện lặp lại siêu âm nhằm đánh giá tiến trình thay đổi độ lọt theo thời gian (tức sự đi xuống của đầu thai), việc làm này sẽ cho kết quả tốt hơn thăm khám bằng tay và có thể chỉ ra được chuyển dạ kéo dài hoặc ngưng tiến ở giai đoạn 1 và 2 (MỨC ĐỘ CHỨNG CỨ 2+).
Đánh giá độ cúi ngửa của đầu thai
Siêu âm được chứng minh là hữu ích trong đánh giá độ cúi ngửa của đầu thai [74,75] (MỨC ĐỘ CHỨNG CỨ 2-) và chẩn đoán ngôi bất thường trong chuyển dạ [76 – 80] (MỨC ĐỘ CHỨNG CỨ 3).
Kỹ thuật thực hiện
Siêu âm trong chuyển dạ có thể tiến hành qua ngã bụng hay ngã đáy chậu, tùy thuộc vào mục đích đánh giá của các thông số (chủ yếu là xác định kiểu thế và độ lọt) và chỉ định lâm sàng. Công cụ sử dụng là thiết bị siêu âm 2D với đầu dò convex, tần số thấp < 4 MHz.
Đánh giá kiểu thế thai
Siêu âm đánh giá kiểu thế thai được thực hiện tốt nhất qua ngã bụng ở mặt cắt ngang và đứng dọc. Đầu dò được đặt nằm ngang trên bụng mẹ, lấy mặt cắt ngang qua phần bụng trên hoặc ngực của thai, từ đó xác định vị trí cột sống. Sau đó di chuyển đầu dò xuống đến vùng trên xương mu của mẹ để thấy được đầu thai. Điểm mốc để xác định vị trí chẩm đó là nếu thấy hai hốc mắt thai có nghĩa là kiểu thế chẩm sau, thấy đường echo dày dọc giữa hai
bán cầu não là kiểu thế ngang, thấy vùng chẩm và cột sống cổ là kiểu thế trước [81] (Hình 1 và 2). Đám rối mạch mạc hai bên thường phân kì hướng về phía chẩm, cũng hữu ích trong việc xác định kiểu thế [47].
Cấu trúc đường giữa có thể khó quan sát trên siêu âm ngã bụng khi mà đầu thai xuống thấp, khi đó cần kết hợp tiếp cận qua ngã đáy chậu.
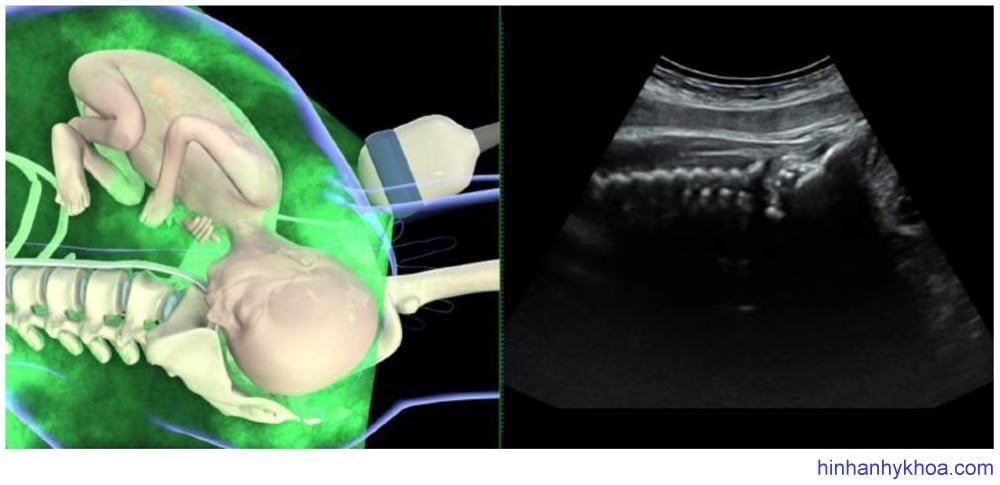
Hình 1: hình ảnh siêu âm ngã bụng mặt phẳng đứng dọc cho thấy kiểu thế chẩm trước (Youssef và cs. [81])
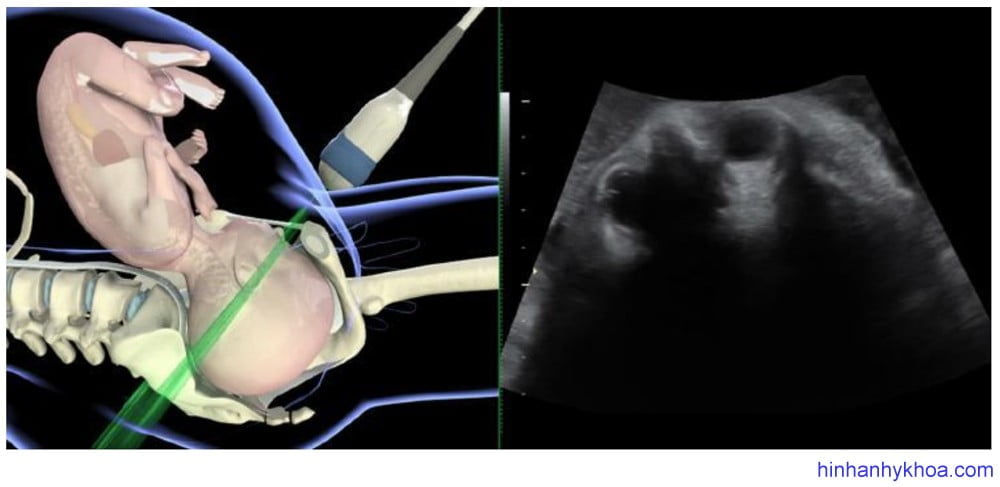
Hình 2: siêu âm ngã bụng mặt phẳng ngang cho thấy kiểu thế chẩm sau (Youssef và cs. [81])
Kiểu thế cũng có thể được mô tả dựa trên vòng tròn đồng hồ tương ứng mặt cắt ngang qua đầu thai (Hình 3): vị trí ≥ 02.30h và ≤ 03.30h được xem là chẩm trái ngang (left occiput transverse: LOT); vị trí ≥ 08.30h và ≤ 09.30h là chẩm phải ngang (right occiput transverse: ROT); vị trí > 03.30h và < 08.30h là chẩm sau (occiput posterior: OP); và vị trí > 09.30h và < 02.30h là chẩm trước (occiput anterior: OA) [25].
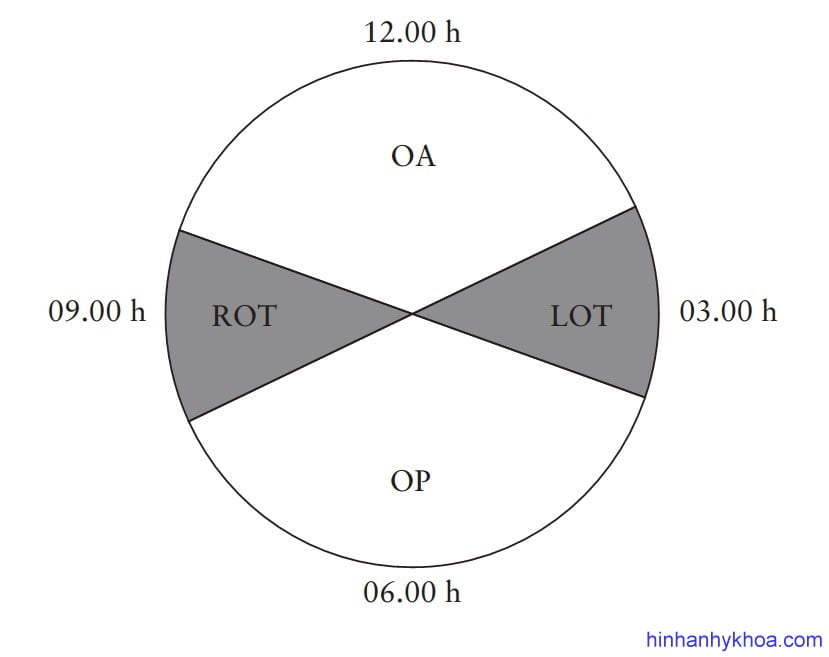
Hình 3. Các kiểu thế
Đánh giá độ lọt thai
Siêu âm đánh giá kiểu thế thai được thực hiện tốt nhất qua ngã đáy chậu ở mặt cắt ngang hoặc đứng dọc giữa. Đầu dò được đặt ở vùng âm hộ, giữa hai môi lớn hoặc có thể chệch ra phía sau, với sản phụ nằm ở tư thế sản khoa, chân gập tạo góc 45 độ so với hông và 900 so với gối, và bàng quang nhất thiết phải được làm trống. Trên mặt cắt dọc giữa, các chi tiết giải phẫu sau đây sẽ được nhìn thấy rõ ràng:
- Khớp mu: cấu trúc phản âm sáng, có hình thang không đều, thường nằm ngang;
- Xương sọ đầu thai: thấy được hai bản trắng phía trước và sau.
Thông thường, mốc giải phẫu truyền thống để các nhà lâm sàng tham chiếu khi thăm khám bằng tay qua âm đạo là mặt phẳng ngang mức hai gai chậu, sẽ không nhìn thấy được trên mặt cắt siêu âm này. Tuy nhiên, giữa phần thấp nhất của khớp mu và mặt phẳng ngang qua hai gai chậu có mối liên quan về giải phẫu: đường dưới mu (“infrapubic line”) là đường thẳng tưởng tượng kẻ từ vị trí thấp nhất của khớp mu, vuông góc với trục dọc khớp mu, hướng về phía ống sanh. Trên CT scan tái tạo dựng hình, đường dưới mu này nằm phía trên mặt phẳng ngang qua hai gai chậu khoảng 3cm [42,82-84].
Trên mặt cắt dọc giữa ở đáy chậu, có ba thông số được đề nghị để đánh giá trực tiếp độ lọt thai là: góc tiến triển (angle of progression = AoP) còn gọi là góc xuống40,43; khoảng cách tiến triển (progression distance = PD)30; và độ lọt siêu âm đáy chậu (transperineal ultrasound head station)41. Một vài thông số gián tiếp khác như: khoảng cách đầu – khớp mu (head – symphysis distance = HSD) thay đổi theo sự đi xuống của đầu thai51; và hướng đầu
thai cho biết hướng của trục dọc đầu thai so với trục dọc của khớp mu [42].
Xoay đầu dò 900 theo chiều kim đồng hồ để chuyển qua mặt cắt ngang, chúng ta xác định thêm hai kích thước khác: khoảng cách đầu – đáy chậu (head – perineum distance = HPD) [34]; và góc đường giữa (midline angle = MLA) [31].
Góc tiến triển (AoP)/góc xuống: vẽ 2 đường thẳng: một là đường dọc theo trục xương mu, hai là đường vẽ từ phần thấp nhất của xương mu tiếp tuyến với phần thấp nhất của xương sọ thai. AoP là góc hợp bởi hai đường này (Hình 4).

Hình 4: Cách đặt đầu dò và đo đạc góc tiến triển (A.Youssef, E.A.Torkildsen và T.M. Eggebo).
Khái niệm góc AoP được mô tả lần đầu vào năm 200940,43, được xem là thông số chính xác và có thể lặp lại được trong đánh giá độ xuống của đầu thai40,41,69,70 (MỨC ĐỘ CHỨNG CỨ 2+). Duckelmann và cộng sự72 đã khẳng định rằng đo lường AoP có thể học dễ dàng, bất kể cấp độ kinh nghiệm siêu âm của các bác sĩ lâm sàng (MỨC ĐỘ CHỨNG CỨ 2+). Trong quá trình nghiên cứu một vài thông số, Tutschek và cộng sự41 tìm thấy khi đầu lọt 0 thì tương ứng với góc AoP = 1160 (Bảng 1).
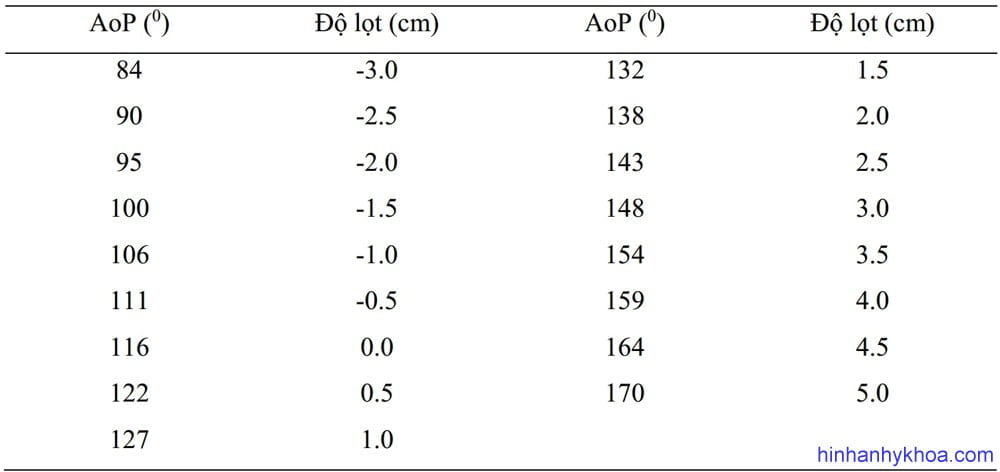
Bảng 1. Mối tương quan giữa góc tiến triển AoP và độ lọt trên siêu âm đáy chậu (TPU head station)
Diễn giải theo Tutschek và cộng sự [41]. Độ lọt trên siêu âm đáy chậu tính được trên công thức hồi quy với góc tiến triển: TPU head station (cm) = AoP (0) x 0.0937 – 10.911.
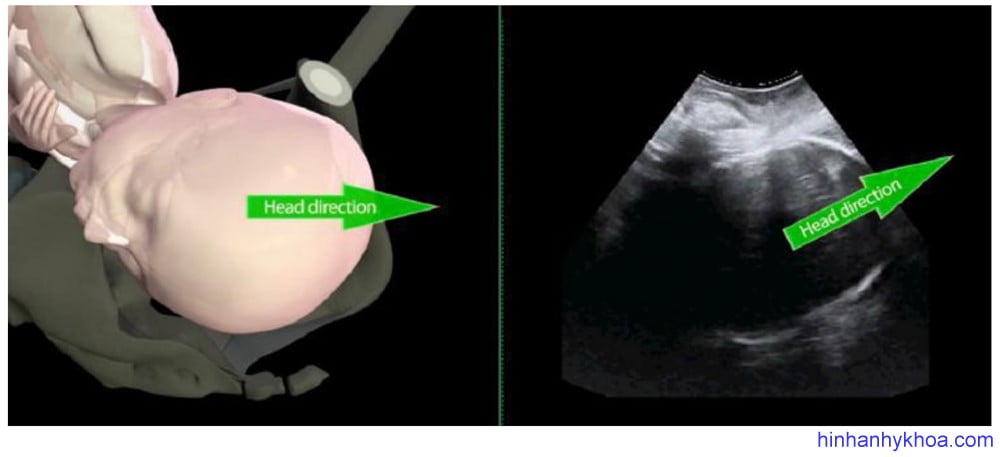
Hướng đầu thai. Là dấu hiệu gián tiếp đánh giá độ lọt thai, được mô tả lần đầu tiên bởi Hendrich và cộng sự42, xác định bởi góc giữa trục dài nhất của phần đầu thai thấy được với trục dọc của xương mu ở mặt phẳng dọc giữa khi siêu âm qua ngã đáy chậu (Hình 5). Xếp loại: đầu đi xuống (góc < 00), đầu đi ngang (góc 0-300) và đầu đi lên (góc > 300). Các tác giả ghi nhận dễ dàng sự thay đổi của hướng đầu thai từ khi đi xuống hướng vào khung chậu, sau
đó đi ngang rồi hướng lên. Khi đầu thai đi hướng lên ngay trước khi thực hiện sinh thủ thuật sẽ cho kết quả thành công dễ dàng hơn.
Hình 5: Hướng đầu thai: ngang (trái) và đi lên (phải).
Độ lọt trên siêu âm. Đọ lọt trên siêu âm qua ngã đáy chậu dùng để mô tả sự tiến triển của cuộc chuyển dạ (tính bằng centimet trên hay dưới mặt phẳng qua hai gai chậu) và có kết hợp với độ cong của ống sanh. Điều này đòi hỏi phải đánh giá: (i) hướng đầu thai và (ii) khoảng cách giữa đường dưới mu (đường thẳng nằm trên mặt phẳng qua hai gai chậu 3cm) với phần xương sọ xuống thấp nhất dọc theo trục của hướng đầu thai (Hình 6). Độ lọt trên siêu âm đáy chậu khi được so sánh với các thông số khác để đo độ lọt thai thì thấy phức tạp hơn nhiều do phải đo đạc nhiều yếu tố (bao gồm cả góc và khoảng cách). Do đó, người ta đã tìm ra mối tương quan cho phép chuyển đổi trực tiếp từ góc tiến triển AoP sang độ lọt đo bằng centimet (Bảng 1).
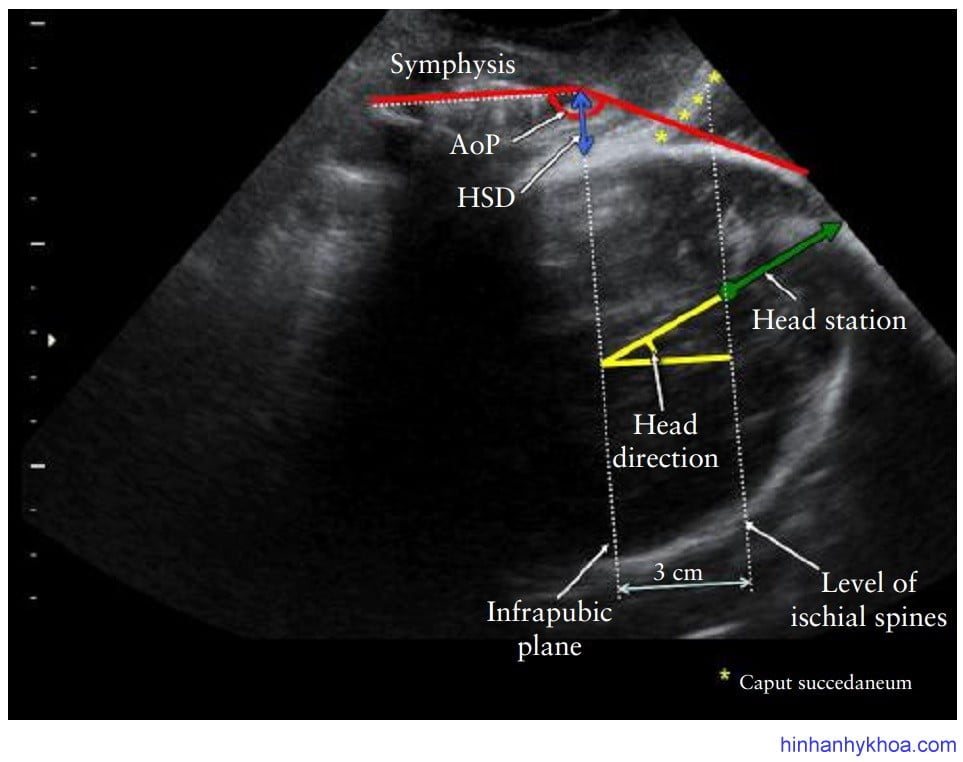
Hình 6: độ lọt trên siêu âm đáy chậu được đo dọc theo hướng đầu thai. Góc tiến triển AoP, khoảng cách đầu – khớp mu (HSD), đường dưới mu, và mặt phẳng qua hai gai chậu cũng được thể hiện trên hình (Tutschek và cộng sự [32]).
Khoảng cách đầu – đáy chậu (HPD): được mô tả đầu tiên bởi Eggebo và cộng sự34 (Hình 7). Đầu dò được đặt nằm ngang giữa hai môi lớn, áp sát mô mềm vào phần xương mu, chỉnh góc đầu dò sao cho càng thấy rõ đường viền bản sọ càng tốt, chứng tỏ sóng siêu âm vuông góc với xương sọ thai. HPD là khoảng cách ngắn nhất từ bề mặt da đáy chậu đến bờ ngoài xương sọ trên mặt phẳng trán. Khoảng cách này biểu hiện cho phần ống sanh còn lại mà đầu thai chưa vượt qua. Những sản phụ có khoảng cách đầu – đáy chậu ngắn (< 45mm) có tỉ lệ mổ lấy thai thấp hơn, ngoài ra HPD còn có thể giúp tiên lượng mổ lấy thai hoặc sinh thủ thuật. HPD không thể so sánh trực tiếp với độ lọt trên thăm khám lâm sàng (từ -5 → +5) do HPD không đo theo đường cong của ống sanh36. Tutschek và cộng sự32 tìm thấy độ lọt 0 tương ứng với HPD 35mm, còn với Maticot-Baptista và cộng sự85 thì tương ứng HPD 38mm.
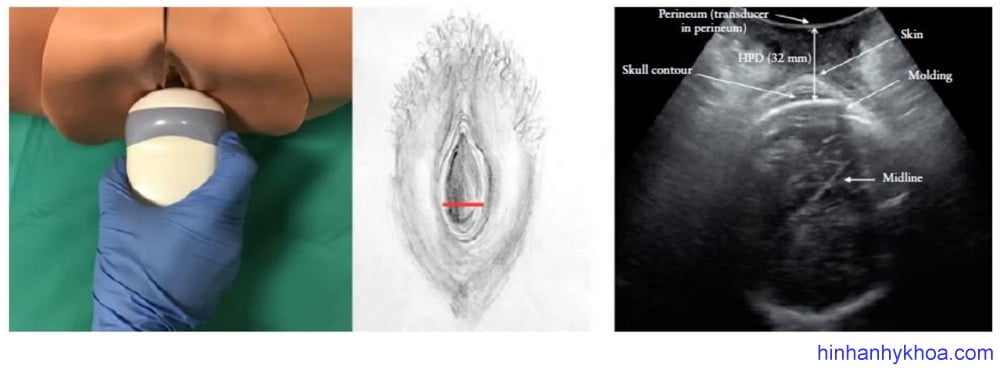
Hình 7: vị trí đặt đầu dò và cách đo lường khoảng cách đầu – đáy chậu (HPD) (S. Benediktstdottir, I. Froysa và J. K. Iversen).
Góc đường giữa (MLA): MLA khác những thông số khác vì nó sử dụng góc xoay của đầu thai như là một dấu hiệu chỉ dẫn cho quá trình tiến triển của chuyển dạ. Được mô tả đầu tiên bởi Ghi và cộng sự31, MLA được đo trên mặt phẳng ngang, là góc tạo bởi trục trước sau của khung chậu mẹ với đường dọc giữa hai bán cầu thai (Hình 8). Người ta nhận thấy có mối liên quan có ý nghĩa thống kê giữa độ lọt trên lâm sàng với MLA, sau khi loại trừ những trường hợp kiểu thế chẩm sau, khi MLA ≥ 450 có tương quan với vị trí đầu thai ≤ +2 cm trong 70/71 trường hợp (98.6%) và MLA < 450 có tương quan với vị trí đầu thai ≥ +3 cm trong 41/49 trường hợp (83.7%) (p < 0.001) (MỨC ĐỘ CHỨNG CỨ 2+).
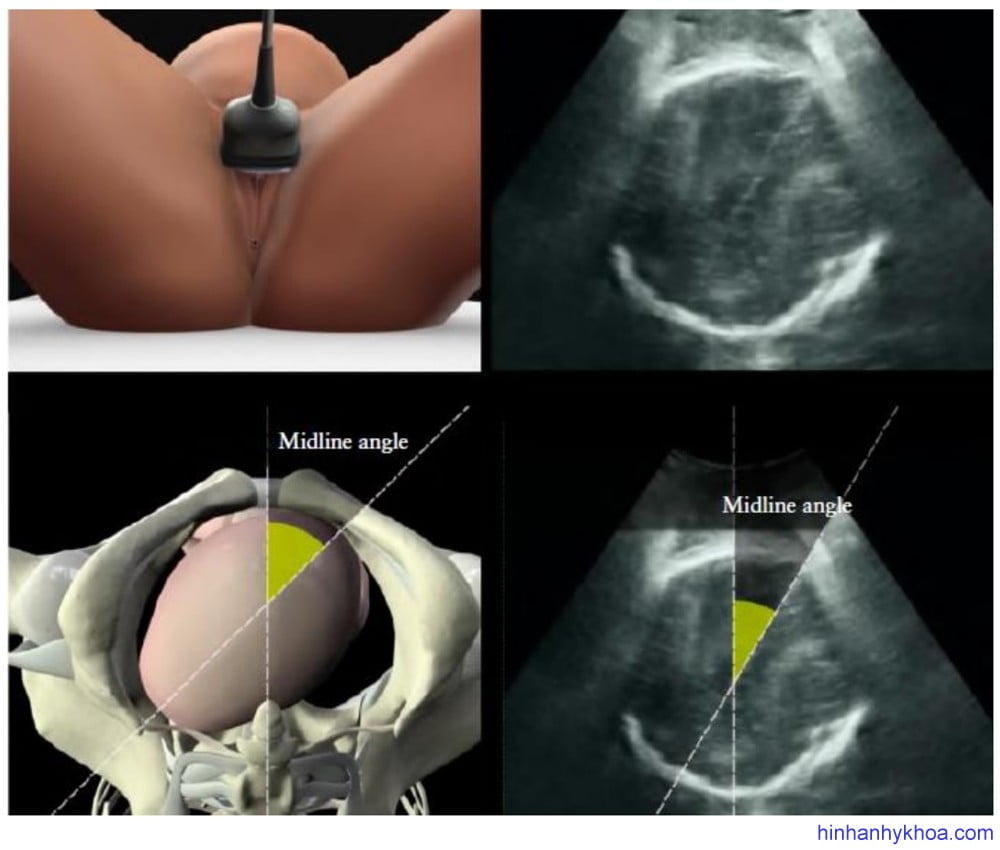
Hình 8: vị trí đặt đầu dò và cách đo góc đường giữa.
Các thông số bổ sung để đánh giá độ lọt thai: hai thông số được đề xuất gồm khoảng cách tiến triển (progression distance = PD) và khoảng cách đầu – khớp mu (head – symphysis distance = HSD). Tuy nhiên, chúng không được áp dụng rộng rãi trong các nghiên cứu vì sự hữu ích cho lâm sàng ít hơn các thông số khác.
PD được mô tả đầu tiên bởi Dietz và Lanzarone30, là khoảng cách ngắn nhất giữa đường dưới mu và phần bản sọ xa nhất của đầu thai (Hình 9). Bởi vì AoP dễ đo lường hơn PD và còn kết hợp giải thích được độ cong tự nhiên của ống sanh, trong khi PD thì không, do đó AoP được ưa thích hơn để đo lường độ lọt thai.
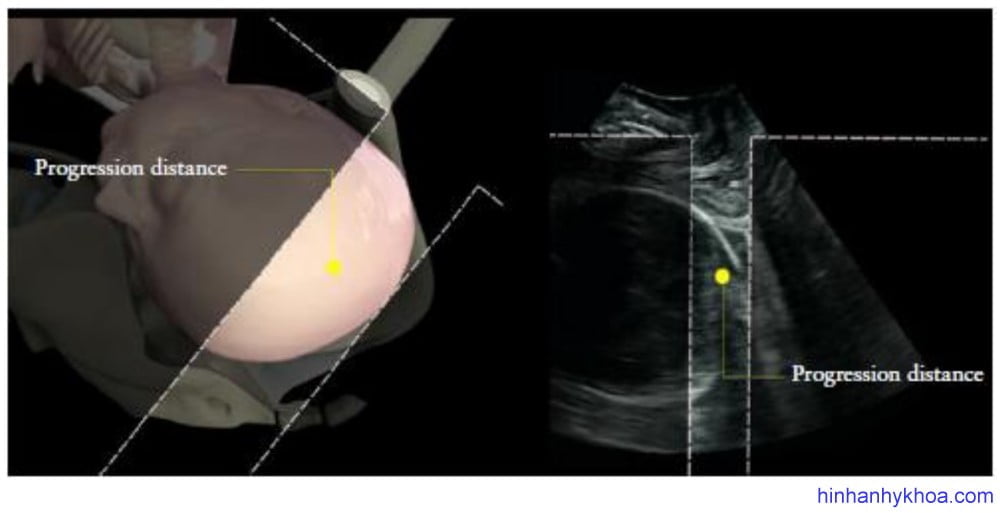
Hình 9: Cách đo khoảng cách tiến triển (PD)
HSD là khoảng cách giữa phần thấp nhất của khớp mu sản phụ và đầu thai dọc theo đường dưới mu (Hình 10). Bởi vì khoảng trống có thể sờ thấy được giữa khớp mu và đầu thai được các nhà lâm sàng sử dụng rộng rãi trong đánh giá độ lọt, nên Youssef và cộng sự [51] đã đề xuất HSD như là dấu hiệu gián tiếp cho sự đi xuống của đầu thai. Trong một nghiên cứu đoàn hệ các trường hợp kiểu thế chẩm trước, việc đo đạc lặp lại thông số này cho thấy có mối tương quan nghịch tuyến tính với độ lọt thai, nghĩa là khi đầu càng xuống thấp thì trị số HSD càng ngắn lại (MỨC ĐỘ CHỨNG CỨ 2+). Hơn nữa, HSD còn cho thấy có mối tương quan thuận với HPD và tương quan nghịch với AoP32 (Hình 11). HSD chỉ có thể đo đạc được khi đầu thai xuống dưới đường dưới mu, tức độ lọt ≥ -3cm).
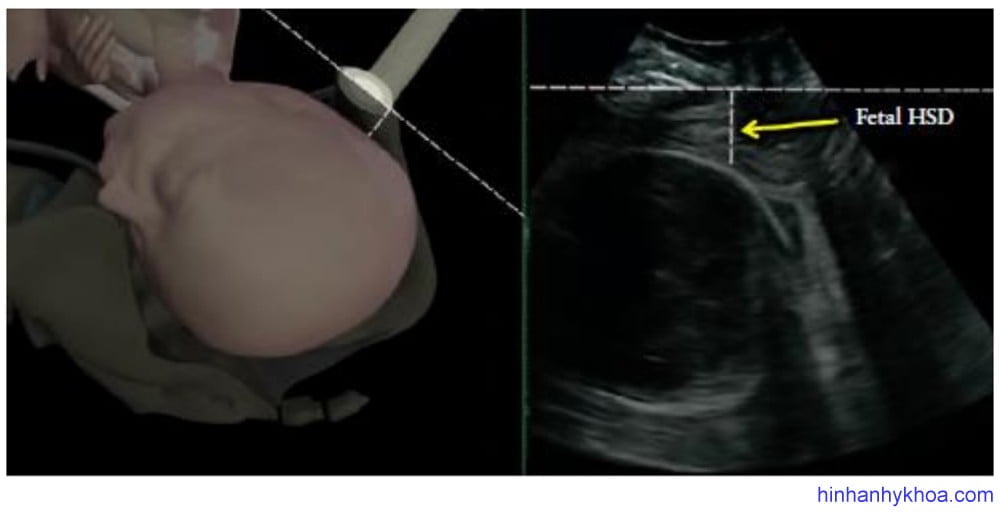
Hình 10: Vị trí đặt đầu dò và cách đo khoảng cách đầu – khớp mu (HSD) (Youssef và cs. [51])
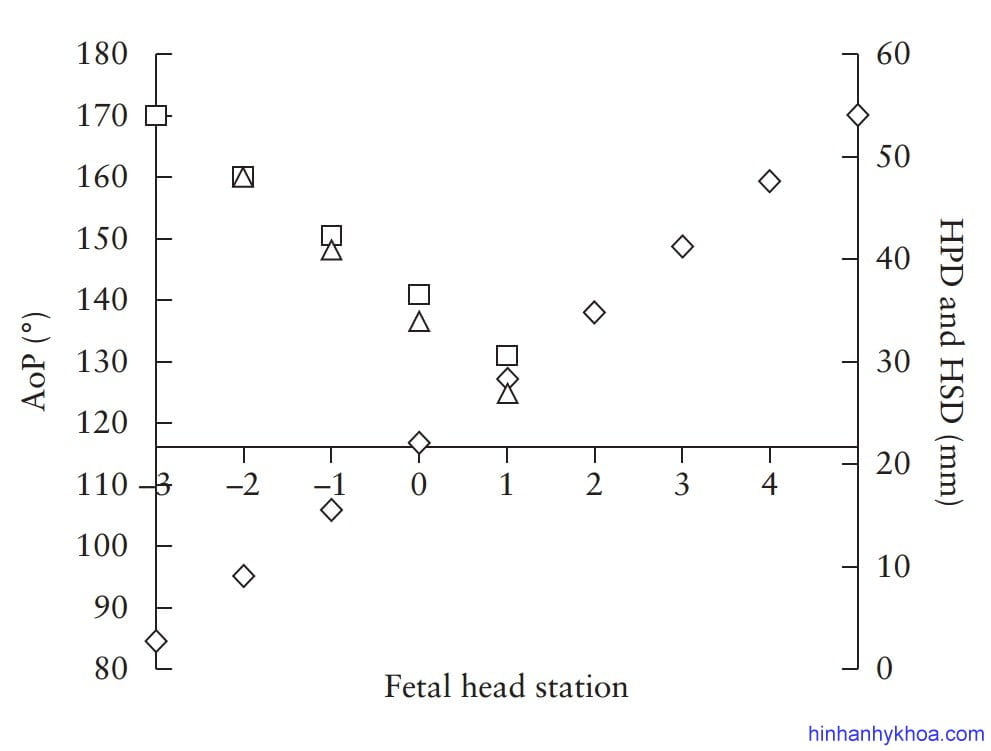
Hình 11: Mối tương quan giữa độ lọt trên siêu âm đáy chậu (TPU head station) với góc tiến triển (AoP;◊); khoảng cách đầu – đáy chậu (HPD;□); và khoảng cách đầu – khớp mu (HSD;∆). Độ lọt trên siêu âm đáy chậu tính bằng cm trên hay dưới mặt phẳng qua hai gai chậu. Dữ liệu cung cấp bởi Tutschek và cộng sự [32].
CHỈ ĐỊNH SIÊU ÂM ĐÁNH GIÁ TRONG CHUYỂN DẠ
- Chuyển dạ chậm hoặc ngừng tiến triển trong giai đoạn 1
- Chuyển dạ chậm hoặc ngừng tiến triển trong giai đoạn 2
- Xác định vị trí đầu thai và độ lọt trước khi xem xét hay tiến hành sanh giúp
- Xác định ngôi bất thường
Một nghiên cứu đã thất bại trong việc chứng minh lợi ích của siêu âm trong chuyển dạ thường nhật để đánh giá vị trí đầu thai ở những sản phụ nguy cơ thấp, việc sử dụng siêu âm ở những người này có liên quan với tăng nguy cơ mổ lấy thai86 (MỨC ĐỘ CHỨNG CỨ 1-, MỨC ĐỘ KHUYẾN CÁO A).
Mặc dù siêu âm đã được chứng minh là chính xác hơn và có thể lặp lại nhiều lần so với thăm khám bằng tay trong xác định vị trí và độ lọt đầu thai, nhưng những kiến thức này chưa cho thấy có thể cải thiện được việc quản lý và xử trí cuộc chuyển dạ. Bởi vì kết cục bất lợi cho mẹ và con trong suốt quá trình chuyển dạ thì ít gặp, nên cần phải có các nghiên cứu ngẫu nhiên với cỡ mẫu rất lớn mới có thể chứng minh được khả năng cải thiện lợi ích lâm sàng của siêu âm chuyển dạ đối với bệnh suất mẹ và chu sinh. Tuy nhiên, vì siêu âm trong chuyển dạ cho phép đánh giá tốt hơn và dễ được chấp nhận bởi các sản phụ hơn là thăm khám bằng tay [72] nên nó có thể được áp dụng trong những tình huống sau đây như là biện pháp hỗ trợ cho lâm sàng.
Chuyển dạ chậm hoặc ngừng tiến triển trong giai đoạn 1
Nhiều nghiên cứu liên tiếp đã chỉ ra rằng HPD và AoP chính xác hơn khám tay trong dự đoán kết cục sinh ngã âm đạo ở những sản phụ con so có giai đoạn một chuyển dạ kéo dài [36,39] (MỨC ĐỘ CHỨNG CỨ 2+, MỨC ĐỘ KHUYẾN CÁO B). Trong một nghiên cứu đa trung tâm lớn nhất trên 150 sản phụ39, nếu HPD < 40mm thì tỉ lệ mổ lấy thai là 7% và tăng lên 82% khi HPD > 50mm. Cũng nghiên cứu đó, nếu AoP > 1100 thì tỉ lệ mổ lấy thai là 12%, và tăng lên 62% nếu góc này <1000.
Trong một nghiên cứu cùng cỡ mẫu 150 sản phụ có giai đoạn một kéo dài37, các tác giả nhận thấy những trường hợp ngôi đầu kiểu thế chẩm sau có mối liên quan có ý nghĩa thống kê với nguy cơ mổ lấy thai so với các kiểu thế khác không phải chẩm sau (38% so với 17%, p = 0.01) (MỨC ĐỘ CHỨNG CỨ 2+, MỨC ĐỘ KHUYẾN CÁO B).
Một vài báo cáo loạt ca76-80 nhận thấy ở các trường hợp giai đoạn một chuyển dạ kéo dài, siêu âm bụng hoặc đáy chậu có thể giúp xác định nguyên nhân thai trình ngưng tiến chẳng hạn như ngôi bất thường do đầu cúi không tốt (ngôi mặt, ngôi trán) hoặc bất xứng đầu chậu (MỨC ĐỘ CHỨNG CỨ 3, MỨC ĐỘ KHUYẾN CÁO C).
Chuyển dạ chậm hoặc ngừng tiến triển trong giai đoạn 2
Có rất ít những nghiên cứu hướng đến sự hữu dụng của siêu âm trong dự đoán khả năng sanh ngã âm đạo so với mổ lấy thai hay sanh giúp ở sản phụ có giai đoạn hai chuyển dạ kéo dài. Nghiên cứu trên 62 sản phụ có chuyển dạ giai đoạn 2 kéo dài qua siêu âm ngã đáy chậu, Masturzo và cộng sự73 nhận thấy khi hướng đầu thai đi lên sẽ thuận lợi cho sanh ngã âm đạo trong 80% các trường hợp (16/20), so với 20% (4/20) khi đầu đi xuống và 41% (9/22) khi đầu hướng ngang (MỨC ĐỘ CHỨNG CỨ 2+, MỨC ĐỘ KHUYẾN CÁO B).
Xác định vị trí đầu thai và độ lọt trước khi xem xét hay tiến hành sanh giúp
Trong một thử nghiệm lâm sàng ngẫu nhiên có đối chứng gần đây28 đã chứng minh việc kết hợp siêu âm cùng với thăm khám bằng tay trước khi tiến hành thủ thuật giúp sanh sẽ cho kết quả đánh giá chính xác hơn về độ lọt và kiểu thế của thai so với chỉ khám lâm sàng bằng tay đơn thuần (siêu âm chẩn đoán sai trong 1.6% trường hợp, so với 20.2% nhóm khám bằng tay) (MỨC ĐỘ CHỨNG CỨ 1-, MỨC ĐỘ KHUYẾN CÁO A). Vì nghiên cứu không cho thấy sự khác biệt về bệnh suất mẹ và thai mà kết quả chính chỉ là sự chính xác trong đánh giá ngôi kiểu thế, nên nghiên cứu này không đủ mạnh để chỉ ra sự khác biệt trong những trường hợp có kết cục nặng bất lợi [87].
Wong và cộng sự [88] thực hiện thử nghiệm lâm sàng ngẫu nhiên có đối chứng và chứng minh rằng khi vị trí đầu thai được xác định bởi siêu âm so với khám tay trên lâm sàng thì việc đặt giác hút sẽ chính xác hơn (MỨC ĐỘ CHỨNG CỨ 1-, MỨC ĐỘ KHUYẾN CÁO A).
Hướng đầu thai giúp dự đoán kết cục thủ thuật sanh giúp42. Trước khi tiến hành đặt giác hút trong các cuộc chuyển dạ kéo dài, nếu thấy dấu hiệu đầu thai hướng lên thì đó là dấu hiệu có giá trị tiên đoán dương khả năng thành công. Trong số 11 trường hợp kiểu thế chẩm trước với đầu thai hướng lên, tất cả đều trải qua sanh giúp bằng giác hút với tỉ lệ thành công dễ dàng là 5/11 và một chút khó khăn là 6/11. Trong khi đó, ở 6 trường hợp với kiểu thế chẩm trước và đầu hướng ngang hoặc hướng xuống thì chỉ có một trường hợp thành công dễ dàng với giác hút, và một trường hợp thất bại. Dấu hiệu đầu thai hướng lên có giá trị tiên đoán khả năng sanh ngã âm đạo khá tốt và nhận được sự đồng thuận giữa các tác giả khác nhau41 (MỨC ĐỘ CHỨNG CỨ 3, MỨC ĐỘ KHUYẾN CÁO C).
Góc tiến triển AoP cũng được xem là yếu tố tiên đoán mức độ thành công của sanh hút trong 41 trường hợp thai có kiểu thế chẩm trước. Với giá trị cut-off 1200 dự đoán được khả năng sanh hút thành công trong 90% các trường hợp43 (MỨC ĐỘ CHỨNG CỨ 2, MỨC ĐỘ KHUYẾN CÁO B).
Trong 52 sản phụ có thai kiểu thế chẩm trước đã trải qua cuộc sanh giúp bằng giác hút, sự kết hợp của dấu hiệu đầu thai hướng lên, MLA < 450 và AoP > 1200 là các yếu tố trên siêu âm có ý nghĩa tiên đoán khả năng thành công của thủ thuật [45].
Cuerva và cộng sự46 đánh giá vai trò của siêu âm trong dự đoán kết cục sanh giúp bằng forceps ở 30 trường hợp thai có kiểu thế không phải chẩm trước. Tác giả nhận thấy AoP càng nhỏ kết hợp với PD càng ngắn thì nguy cơ thất bại và biến chứng sẽ càng tăng (MỨC ĐỘ CHỨNG CỨ 2+, MỨC ĐỘ KHUYẾN CÁO B).
Một nghiên cứu gần đây với cỡ mẫu lớn44 đã chứng minh mối quan hệ giữa tỉ lệ sanh giác hút thất bại với giá trị AoP (ngay trước khi tiến hành thủ thuật) ở 235 sản phụ. Tỉ lệ thất bại là 30 trường hợp (1 2%) so với 205 trường hợp thành công. Sanh giác hút thất bại có liên quan có ý nghĩa thống kê với trị số trung vị AoP nhỏ (1360 so với 145.90) (MỨC ĐỘ CHỨNG CỨ 2+, MỨC ĐỘ KHUYẾN CÁO B).
Một nghiên cứu tiến cứu ở Châu Âu47 trên một đoàn hệ 222 sản phụ có giai đoạn 2 chuyển dạ kéo dài nhận thấy, thời gian thực hiện thủ thuật giác hút ngắn ở các trường hợp có HPD < 25mm. Tỉ lệ mổ lấy thai thấp khi HPD ≤ 35 mm so với HPD > 35mm (3.9% so với 22%, sự khác biệt có ý nghĩa thống kê với p < 0.01). Nếu HPD > 35mm và kết hợp với kiểu thế chẩm sau thì tỉ lệ mổ lấy thai tăng lên 35%. Ngoài ra, tần suất động mạch rốn có pH < 7.1
cao hơn đáng kể ở những đứa trẻ được sanh giác hút với HPD > 35mm.
Trong một nghiên cứu đoàn hệ tiến cứu ở 659 sản phụ, HPD được đo lường ngay trước khi tiến hành thủ thuật sanh giúp48. Sau khi đã hiệu chỉnh các yếu tố số lần sanh, ngôi thai, kích thước đầu, tác giả nhận thấy HPD ≥ 40mm có liên quan có ý nghĩa thống kê với khả năng xảy ra sanh giúp khó khăn (tỉ số số chênh 2.38; 95% CI, 1.51 – 3.74; p = 0.0002). Dựa trên dữ liệu phân tích đường cong ROC, khoảng cách đầu – đáy chậu HPD được xem là yếu
tố tiên đoán chính xác một cuộc sanh giúp khó khăn hơn là thăm khám âm đạo bằng tay (p = 0.036).
Xác định ngôi bất thường
Ngôi đầu cúi không tốt hoặc bất xứng đầu chậu là nguyên nhân chính của thai trình ngưng tiến13,14, ước tính chiếm khoảng 1/3 số trường hợp mổ lấy thai để chấm dứt thai kì [4-6,8-10,15-17]. Trong các trường hợp này, chẩn đoán chủ yếu vẫn dựa vào thăm khám bằng tay89-91, mặc dù
việc sử dụng siêu âm để hỗ trợ lâm sàng đã được báo cáo trong nhiều nghiên cứu gần đây [76-80] (MỨC ĐỘ CHỨNG CỨ 3, MỨC ĐỘ KHUYẾN CÁO C).
TÓM TẮT
Siêu âm trong chuyển dạ hiện vẫn chưa được áp dụng rộng rãi, mặc cho các nghiên cứu đã chứng minh mức độ chính xác hơn do đo đạc khách quan và khả năng lặp lại so với khám lâm sàng.
- Độ lọt thai được đo lường khách quan bởi AoP hay HPD, nhằm đánh giá tình trạng hiện tại và hỗ trợ tiên đoán khả năng sanh giúp có thành công hay không. Độ lọt thai nên được đo đạc qua ngã đáy chậu.
- Vị trí cột sống và kiểu thế đầu thai được đánh giá trên siêu âm ngã bụng chính xác hơn khám bằng tay. Trước khi tiến hành sanh giúp thì việc xác định đúng kiểu thế thai là quan trọng và cần thiết.
- MLA được đánh giá trên siêu âm ngã đáy chậu và có thể giúp dự đoán liệu sanh giúp có an toàn hay không.
- Hướng đầu thai được đánh giá qua siêu âm ngã đáy chậu và có thể giúp dự đoán liệu sanh giúp có an toàn hay không.
Hai tình huống chủ yếu mà siêu âm gần như chắc chắn nên được sử dụng trong chuyển dạ.
- Giai đoạn một và hai chuyển dạ nghi ngờ kéo dài hoặc ngưng tiến triển. Chúng tôi khuyến cáo việc đo lường AoP hoặc HPD qua siêu âm ngã đáy chậu và đánh giá kiểu thế thai qua siêu âm ngã bụng.
- Khi cần thiết phải tiến hành sanh giúp, chúng tôi khuyến cáo đánh giá ngôi thai kiểu thế thai qua siêu âm ngã bụng và đo lường độ lọt thai qua siêu âm ngã đáy chậu. Thông số siêu âm đáng tin cậy nhất để dự đoán kết cục cuộc sanh giúp là AoP và HPD. MLA và /hoặc hướng đầu thai cũng có thể giúp ích trong tiên lượng tỉ lệ thành công..
Những điều biết và không biết
|
BẢN KẾT QUẢ
Các dữ kiện cần mô tả trong bản báo cáo siêu âm chuyển dạ:
- Tình trạng sống còn: tim thai.
- Ngôi thai (chẩm, thóp trước, trán, mặt).
- Có phần bánh nhau nằm giữa phần trình diện của thai với cổ tử cung không.
- Vị trí cột sống và chẩm (kiểu thế)
Dựa trên đánh giá của nhà lâm sàng, đo đạc trên siêu âm qua ngã đáy chậu nên được thực hiện ở giai đoạn 2 chuyển dạ, đặc biệt là trước khi tiến hành thủ thuật sanh giúp:
- Góc tiến triển AoP
- Khoảng cách đầu – đáy chậu HPD
- Góc đường giữa MLA
- Hướng đầu thai nhi.
TÁC GIẢ HƯỚNG DẪN
- T. Ghi, Obstetrics and Gynecology, University of Parma, Parma, Italy
- T. Eggebø, National Center for Fetal Medicine, Trondheim University Hospital (St Olavs Hospital), Trondheim, Norway; Department of Obstetrics and Gynecology, Stavanger University Hospital, Stavanger, Norway
- C. Lees, Centre for Fetal Care, Queen Charlottes and Chelsea Hospital, London, UK
- K. Kalache, Sidra Medical and Research Center, Doha, Qatar
- P. Rozenberg, Centre Hospitalier Poissy Saint Germain, Obstetrics & Gynaecology, Paris, France
- A. Youssef, Obstetrics and Gynecology, S. Orsola Malpighi Hospital, Bologna, Italy
- L. J. Salomon, Hopital Universitaire Necker-Enfants Malades, AP-HP, Universit´e Paris Descartes, Maternit´e, Paris, France; Soci´et´e Franc¸aise pour l’Am´elioration des Pratiques Echographiques, SFAPE
- B. Tutschek, Prenatal Zurich, Heinrich-Heine-University, Medical Faculty, Z¨ urich, Switzerland Guideline external reviewers were V. Berghella, O. Dupuis and W. Lau. The final version is the responsibility of the Clinical Standards Committee of ISUOG. The guideline review process will commence in 2023 unless evidence requires earlier review.
TRÍCH DẪN
These Guidelines should be cited as: ‘Ghi T, Eggebø T, Lees C, Kalache K, Rozenberg P, Youssef A, Salomon LJ, Tutschek B. ISUOG Practice Guidelines: intrapartum ultrasound. Ultrasound Obstet Gynecol 2018; 52: 128–139.’
Tham khảo thêm:
- Tài liệu siêu âm tiếng Việt của Hiệp hội siêu âm sản phụ khoa thế giới (ISUOG)
- Các khuyến cáo về Siêu âm sản phụ khoa của Hiệp hội siêu âm sản phụ khoa thế giới (ISUOG)
- Hướng dẫn thực hành Siêu âm quý 1 thai kỳ của Hiệp hội Siêu âm sản phụ khoa thế giới (ISUOG)
- Hướng dẫn thực hành Siêu âm quý 2 thai kỳ của Hiệp hội Siêu âm sản phụ khoa thế giới (ISUOG)
- Hướng dẫn Siêu âm cơ bản và khảo sát chuyên sâu hệ thần kinh của Hiệp hội siêu âm sản phụ khoa thế giới (ISUOG)
- Hướng dẫn thực hành Siêu âm Doppler trong sản khoa của Hiệp hội Siêu âm sản phụ khoa thế giới (ISUOG)
- Hướng dẫn thực hành Siêu âm tim thai nhi của Hiệp hội Siêu âm sản phụ khoa thế giới (ISUOG)
TÀI LIỆU THAM KHẢO
- 1. Friedman E. The graphic analysis of labor. Am J Obstet Gynecol 1954; 68: 1568–1575.
- 2. Friedman EA. Primigravid labor; a graphicostatistical analysis. Obstet Gynecol 1955; 6: 567–589.
- 3. Friedman EA. Labor in multiparas; a graphicostatistical analysis. Obstet Gynecol 1956; 8: 691–703.
- 4. Zhang J, Troendle JF, Yancey MK. Reassessing the labor curve in nulliparous women. Am J Obstet Gynecol 2002; 187: 824–828.
- 5. Zhang J, Landy HJ, Branch DW, Burkman R, Haberman S, Gregory KD, Hatjis CG, Ramirez MM, Bailit JL, Gonzalez-Quintero VH, Hibbard JU, Hoffman MK, Kominiarek M, Learman LA, Van Veldhuisen P, Troendle J, Reddy UM; Consortium on Safe Labor. Contemporary patterns of spontaneous labor with normal neonatal outcomes: Consortium on safe labor. Obstet Gynecol 2010; 116: 1281 –1287.
- 6. Segel SY, Carre ˜no CA, Weiner SJ, Bloom SL, Spong CY, Varner MW, Rouse DJ, Caritis SN, Grobman WA, Sorokin Y, Sciscione A, Mercer BM, Thorp JM, Malone FD, Harper M, Iams JD; Eunice Kennedy Shriver National Institute of Child Health and Human Development Maternal-Fetal Medicine Units Network. Relationship between fetal station and successful vaginal delivery in nulliparous women. Am J Perinatol 2012; 29: 723–730.
- 7. Hamilton EF, Simoneau G, Ciampi A, Warrick P, Collins K, Smith S, Garite TJ. Descent of the fetal head (station) during the first stage of labor. Am JObstet Gynecol 2016; 214: 360.e1–6.
- 8. American College of Obstetricians and Gynecologists, Society for Maternal-Fetal Medicine, Caughey AB, Cahill AG, Guise JM, Rouse DJ. Safe prevention of the primary cesarean delivery. Am J Obstet Gynecol 2014; 210: 179–193.
- 9. Barber EL, Lundsberg LS, Belanger K, Pettker CM, Funai EF, Illuzzi JL. Indications contributing to the increasing cesarean delivery rate. Obstet Gynecol 2011; 118: 29–38.
- 10. Spong CY, Berghella V, Wenstrom KD, Mercer BM, Saade GR. Preventing the first cesarean delivery: summary of a joint Eunice Kennedy Shriver National Institute of Child Health and Human Development, Society for Maternal-Fetal Medicine, and American College of Obstetricians and Gynecologists Workshop. Obstet Gynecol 2012; 120: 1181–1193
- 11. Cohen WR. Influence of the duration of second stage labor on perinatal outcome and puerperal morbidity. Obstet Gynecol 1977; 49: 266–269.
- 12. Leveno KJ, Nelson DB, McIntire DD. Second-stage labor: how long is too long? Am J Obstet Gynecol 2016; 214: 484–489.
- 13. Stitely ML, Gherman RB. Labor with abnormal presentation and position. Obstet Gynecol Clin North Am 2005; 32: 165–179.
- 14. Boyle A, Reddy UM, Landy HJ, Huang CC, Driggers RW, Laughon SK. Primary cesarean delivery in the United States. Obstet Gynecol 2013; 122: 33–40.
- 15. Shin KS, Brubaker KL, Ackerson LM. Risk of cesarean delivery in nulliparous women at greater than 41 weeks’ gestational age with an unengaged vertex. Am J Obstet Gynecol 2004; 190: 129–134.
- 16. Oboro VO, Tabowei TO, Bosah JO. Fetal station at the time of labor arrest and risk of caesarean delivery. J Obstet Gynaecol 2005; 25: 20–22.
- 17. ACOG Practice Bulletin. Number 49, December 2003. Dystocia and augmentation of labor.
- 18. Dupuis O, Silveira R, Zentner A, Dittmar A, Gaucherand P, Cucherat M, Redarce T, Rudigoz RC. Birth simulator: reliability of transvaginal assessment of fetal head station as defined by the American College of Obstetricians and Gynecologists classification. Am J Obstet Gynecol 2005; 192: 868–874.
- 19. Dupuis O, Ruimark S, Corrine D, Simone T, Andre D, Rene- Charles R. Fetal head position during the second stage of labor: comparison of digital and vaginal examination and transabdominal ultrasonographic examination. Eur J Obstet Gynecol Reprod Biol 2005; 123: 193–197.
- 20. Akmal S, Kametas N, Tsoi E, Hargreaves C, Nicolaides KH. Comparison of transvaginal digital examination with intrapartum sonography to determine fetal head position before instrumental delivery. Ultrasound Obstet Gynecol 2003; 21: 437–440.
- 21. Sherer DM, Miodovnik M, Bradley S, Langer O. Intrapartum fetal head position I: comparison between transvaginal digital examination and transabdominal ultrasound assessment during the active stage of labor. Ultrasound Obstet Gynecol 2002; 19: 258–263.
- 22. Sherer DM, Miodovnik M, Bradley KS, Langer O. Intrapartum fetal head position II: comparison between transvaginal digital examination and transabdominal ultrasound assessment during the second stage of labor. Ultrasound Obstet Gynecol 2002; 19: 264–268.
- 23. Souka AP, Haritos T, Basayiannis K, Noikokyri N, Antsaklis A. Intrapartum ultrasound for the examination of the fetal head position in normal and obstructed labor. J Matern Fetal Neonatal Med 2003; 13: 59–63.
- 24. Kreiser D, Schiff E, Lipitz S, Kayam Z, Avraham A, Achiron R. Determination of fetal occiput position by ultrasound during the second stage of labor. J Matern Fetal Med 2001; 10: 283–286.
- 25. Akmal S, Tsoi E, Nicolaides KH. Intrapartum sonography to determine fetal occipital position: interobserver agreement. Ultrasound Obstet Gynecol 2004; 24: 421 –424.
- 26. Chou MR, Kreiser D, Taslimi MM, Druzin ML, El-Sayed YY. Vaginal versus ultrasound examination of fetal occiput position during the second stage of labor. Am J Obstet Gynecol 2004; 191: 521 –524.
- 27. Ramphul M, Kennelly M, Murphy DJ. Establishing the accuracy and acceptability of abdominal ultrasound to define the foetal head position in the second stage of labour: a validation study. Eur J Obstet Gynecol Reprod Biol 2012; 164: 35–39.
- 28. Ramphul M, Ooi PV, Burke G, Kennelly MM, Said SA, Montgomery AA, Murphy DJ. Instrumental delivery and ultrasound: a multicentre randomised controlled trial of ultrasound assessment of the fetal head position versus standard care as an approach to prevent morbidity at instrumental delivery. BJOG 2014; 121: 1029–1038.
- 29. Sherer DM, Abulafia O. Intrapartum assessment of fetal head engagement: comparison between transvaginal digital and transabdominal ultrasound determinations. Ultrasound Obstet Gynecol 2003; 21: 430–436.
- 30. Dietz HP, Lanzarone V. Measuring engagement of the fetal head: validity and reproducibility of a new ultrasound technique. Ultrasound Obstet Gynecol 2005; 25: 165–168.
- 31. Ghi T, Farina A, Pedrazzi A, Rizzo N, Pelusi G, Pilu G. Diagnosis of station and rotation of the fetal head in the second stage of labor with intrapartum translabial ultrasound. Ultrasound Obstet Gynecol 2009; 33: 331 –336.
- 32. Tutschek B, Torkildsen EA, Eggebo TM. Comparison between ultrasound parameters and clinical examination to assess fetal head station in labor. Ultrasound Obstet Gynecol 2013; 41: 425–429.
- 33. Duckelmann AM, Bamberg C, Michaelis SA, Lange J, Nonnenmacher A, Dudenhausen JW, Kalache KD. Measurement of fetal head descent using the ‘angle of progression’ on transperineal ultrasound imaging is reliable regardless of fetal head station or ultrasound expertise. Ultrasound Obstet Gynecol 2010; 35: 216–222.
- 34. Eggebø TM, Gjessing LK, Heien C, Smedvig E, Økland I, Romundstad P, Salvesen KA° . Prediction of labor and delivery by transperineal ultrasound in pregnancies with prelabor rupture of membranes at term. Ultrasound Obstet Gynecol 2006; 27: 387–391.
- 35. Eggebø TM, Heien C, Økland I, Gjessing LK, Romundstad P, Salvesen KA°. Ultrasound assessment of fetal head-perineum distance before induction of labor. Ultrasound Obstet Gynecol 2008; 32: 199–204.
- 36. Torkildsen EA, Salvesen KA° , Eggebø TM. Prediction of delivery mode with transperineal ultrasound in women with prolonged first stage of labor. Ultrasound Obstet Gynecol 2011; 37: 702–708.
- 37. Eggebø TM, Hassan WA, Salvesen KA° , Torkildsen EA, Østborg TB, Lees CC. Prediction of delivery mode by ultrasound-assessed fetal position in nulliparous women with prolonged first stage of labor. Ultrasound Obstet Gynecol 2015; 46: 606–610.
- 38. Eggebø TM, Wilhelm-Benartzi C, Hassan WA, Usman S, Salvesen KA, Lees CC. A model to predict vaginal delivery in nulliparous women based on maternal characteristics and intrapartum ultrasound. Am J Obstet Gynecol 2015; 213: 362.e1 –6.
- 39. Eggebø TM, Hassan WA, Salvesen KA° , Lindtjørn E, Lees CC. Sonographic prediction of vaginal delivery in prolonged labor: a two-center study. Ultrasound Obstet Gynecol 2014; 43: 195–201.
- 40. Barbera AF, Pombar X, Perugino G, Lezotte DC, Hobbins JC. A new method to assess fetal head descent in labor with transperineal ultrasound. Ultrasound Obstet Gynecol 2009; 33: 313–319.
- 41. Tutschek B, Braun T, Chantraine F, Henrich W. A study of progress of labor using intrapartum translabial ultrasound, assessing head station, direction, and angle of descent. BJOG 2011; 118: 62–69.
- 42. HenrichW, Dudenhausen J, Fuchs I, Kamena A, Tutschek B. Intrapartum translabial ultrasound (ITU): sonographic landmarks and correlation with successful vacuum extraction. Ultrasound Obstet Gynecol 2006; 28: 753–760.
- 43. Kalache KD, Duckelmann AM, Michaelis SA, Lange J, Cichon G, Dudenhausen JW. Transperineal ultrasound imaging in prolonged second stage of labor with occipitoanterior presenting fetuses: how well does the ‘angle of progression’ predict the mode of delivery? Ultrasound Obstet Gynecol 2009; 33: 326–330.
- 44. Bultez T, Quibel T, Bouhanna P, Popowski T, Resche-Rigon M, Rozenberg P. Angle of fetal head progression measured using transperineal ultrasound as a predictive factor of vacuum extraction failure. Ultrasound Obstet Gynecol 2016; 48: 86–91.
- 45. Sainz JA, Borrero C, Aquise A, Serrano R, Guti´errez L, Fern´andez-Palac´ın A. Utility of intrapartum transperineal ultrasound to predict cases of failure in vacuum extraction attempt and need of cesarean section to complete delivery. J Matern Fetal Neonatal Med 2016; 29: 1348–1352.
- 46. Cuerva MJ, Bamberg C, Tobias P, Gil MM, De La Calle M, Bartha JL. Use of intrapartum ultrasound in the prediction of complicated operative forceps delivery of fetuses in non-occiput posterior position. Ultrasound Obstet Gynecol 2014; 43: 687–692.
- 47. Kahrs BH, Usman S, Ghi T, Youssef A, Torkildsen EA, Lindtjørn E, Østborg TB, Benediktsdottir S, Brooks L, Harmsen L, Romundstad PR, Salvesen KA° , Lees CC, Eggebø TM. Sonographic prediction of outcome of vacuum deliveries: a multicenter, prospective cohort study. Am J Obstet Gynecol 2017; 217: 69.e1 –10.
- 48. Kasbaoui S, S´everac F, A¨ıssi G, Gaudineau A, Lecointre L, Akladios C, Favre R, Langer B, Sanan`es N. Predicting the difficulty of operative vaginal delivery by ultrasound measurement of fetal head station. Am J Obstet Gynecol 2017; 216: 507.e1–9.
- 49. Blasi I, D’Amico R, Fenu V, Volpe A, Fuchs I, Henrich W, Mazza V. Sonographic assessment of fetal spine and head position during the first and second stages of labor for the diagnosis of persistent occiput posterior position: a pilot study. Ultrasound Obstet Gynecol 2010; 35: 210–215.
- 50. Barbera AF, Imani F, Becker T, Lezotte DC, Hobbins JC. Anatomic relationship between the pubic symphysis and ischial spines and its clinical significance in the assessment of fetal head engagement and station during labor. Ultrasound Obstet Gynecol 2009; 33: 320–325.
- 51. Youssef A, Maroni E, Ragusa A, De Musso F, Salsi G, Iammarino MT, Paccapelo A, Rizzo N, Pilu G, Ghi T. Fetal head-symphysis distance: a simple and reliable ultrasound index of fetal head station in labor. Ultrasound Obstet Gynecol 2013; 41: 419–424.
- 52. Carseldine WJ, Phipps H, Zawada SF, Campbell NT, Ludlow JP, Krishnan SY, De Vries BS. Does occiput posterior position in the second stage of labor increase the operative delivery rate? Aust N Z J Obstet Gynaecol 2013; 53: 265–270.
- 53. Wu JM, Williams KS, Hundley AF, Connolly A, Visco AG. Occiput posterior fetal head position increases the risk of anal sphincter injury in vacuum-assisted deliveries. Am J Obstet Gynecol 2005; 193: 525–528.
- 54. Pearl ML, Roberts JM, Laros RK, Hurd WW. Vaginal delivery from the persistent occiput posterior position. Influence on maternal and neonatal morbidity. J Reprod Med 1993; 38: 955–961.
- 55. Gei AF, Smith RA, Hankins GD. Brachial plexus paresis associated with fetal neck compression from forceps. Am J Perinatol 2003; 20: 289–291.
- 56. Mola GD, Amoa AB, Edilyong J. Factors associated with success or failure in trials of vacuum extraction. Aust N Z J Obstet Gynaecol 2002; 42: 35–39.
- 57. Vacca A, Keirse MJNC. Instrumental vaginal delivery. In Effective care in pregnancy and childbirth, Chalmers I, Enkin M, Keirse MJN (eds). Oxford University Press: Oxford, 1989; 1216–1233.
- 58. Dupuis O, Silveira R, Dupont C, Mottolese C, Kahn P, Dittmar A, Rudigoz RC. Comparison of ‘‘instrument-associated’’ and ‘‘spontaneous’’ obstetric depressed skull fractures in a cohort of 68 neonates. Am J Obstet Gynecol 2005; 192: 165–170.
- 59. Ramphul M, Kennelly MM, Burke G, Murphy DJ. Risk factors and morbidity associated with suboptimal instrument placement at instrumental delivery: observational study nested within the Instrumental Delivery & Ultrasound randomised controlled trial ISRCTN 72230496. BJOG 2015; 122: 558–563.
- 60. Donnelly V, FynesM, Campbell D, Johnson H, O’Connell PR, O’Herlihy C.Obstetric events leading to anal sphincter damage. Obstet Gynecol 1998; 92: 955–961.
- 61. MacLennan AH, Taylor AW, Wilson DH, Wilson D. The prevalence of pelvic floor disorders and their relationship to gender, age, parity and mode of delivery. BJOG 2000; 107: 1460–1470.
- 62. Olagundoye V, MacKenzie IZ. The impact of a trial of instrumental delivery in theatre on neonatal outcome. BJOG 2007; 114: 603–608.
- 63. Towner D, Castro MA, Eby-Wilkens E, Gilbert WM. Effect of mode of delivery in nulliparous women on neonatal intracranial injury. N Engl J Med 1999; 341: 1709–1714.
- 64. Alexander JM, Leveno KJ, Hauth J, Landon MB, Thom E, Spong CY, Varner MW, Moawad AH, Caritis SN, Harper M, Wapner RJ, Sorokin Y, Miodovnik M, O’Sullivan MJ, Sibai BM, Langer O, Gabbe SG; National Institute of Child Health and Human Development Maternal–Fetal Medicine Units Network. Fetal injury associated with cesarean delivery. Obstet Gynecol 2006; 108: 885–890.
- 65. Murphy DJ, Liebling RE, Patel R, Verity L, Swingler R. Cohort study of operative delivery in the second stage of labor and standard of obstetric care. BJOG 2003; 110: 610–615.
- 66. Nizard J, Haberman S, Paltieli Y, Gonen R, Ohel G, Le Bourthe Y, Ville Y. Determination of fetal head station and position during labor: a new technique that combines ultrasound and a position-tracking system. Am J Obstet Gynecol 2009; 200: 404.e1 –5.
- 67. Cunningham F, MacDonald PC, Gant NF, Leveno KJ, Gilstrap LC 3rd, Hankins GDV, et al. Anatomy of the reproductive tract. In Williams Obstetrics, Licht J (ed). Appleton & Lange: Stamford (CT), 1997.
- 68. Bamberg C, Scheuermann S, Slowinski T, D¨ uckelmann AM, Vogt M, Nguyen-Dobinsky TN, Streitparth F, Teichgr¨aber U, Henrich W, Dudenhausen JW, Kalache KD. Relationship between fetal head station established using an open magnetic resonance imaging scanner and the angle of progression determined by transperineal ultrasound. Ultrasound Obstet Gynecol 2011; 37: 712–716.
- 69. Ghi T, Contro E, Farina A, Nobile M, Pilu G. Three-dimensional ultrasound in monitoring progression of labor: a reproducibility study. Ultrasound Obstet Gynecol 2010; 36: 500–506.
- 70. Molina FS, Terra R, Carrillo MP, Puertas A, Nicolaides KH. What is the most reliable ultrasound parameter for assessment of fetal head descent? Ultrasound Obstet Gynecol 2010; 36: 493–499.
- 71. Youssef A, Bellussi F, Montaguti E, Maroni E, Salsi G, Morselli-Labate AM, Paccapelo A, Rizzo N, Pilu G, Ghi T. Agreement between two- and three-dimensional methods for the assessment of the fetal head-symphysis distance in active labor. Ultrasound Obstet Gynecol 2014; 43: 183–188.
- 72. D¨ uckelmann AM, Michaelis SA, Bamberg C, Dudenhausen JW, Kalache KD. Impact of intrapartal ultrasound to assess fetal head position and station on the type of obstetrical interventions at full cervical dilatation. J Matern Fetal Neonatal Med 2012; 25: 484–488.
- 73. Masturzo B, De Ruvo D, Gaglioti P, Todros T. Ultrasound imaging in prolonged second stage of labor: does it reduce the operative delivery rate? J Matern Fetal Neonatal Med 2014; 27: 1560–1563.
- 74. Eggebo TM, Heien C, Okland I, Gjessing LK, Smedvig E, Romundstad P, Salvesen KA. Prediction of labor and delivery by ascertaining the fetal head position with transabdominal ultrasound in pregnancies with prelabor rupture of membranes after 37 weeks. Ultraschall Med 2008; 29: 179–183.
- 75. Ghi T, Bellussi F, Azzarone C, Krsmanovic J, Franchi L, Youssef A, Lenzi J, Fantini MP, Frusca T, Pilu G. The ‘‘occiput-spine angle’’: a new sonographic index of fetal head deflexion during the first stage of labor. Am J Obstet Gynecol 2016; 215: 84.e1–7.
- 76. Lau WL, Cho LY, Leung WC. Intrapartum translabial ultrasound demonstration of face presentation during first stage of labor. J Obstet Gynaecol Res 2011; 37: 1868–1871.
- 77. Lau WL, Leung WC, Chin R. Intrapartum translabial ultrasound demonstrating brow presentation during the second stage of labor. Int J Gynaecol Obstet 2009; 107: 62–63.
- 78. Ghi T, Maroni E, Youssef A, Cariello L, Salsi G, Arcangeli T, Frasc `a C, Rizzo N, Pilu G. Intrapartum three-dimensional ultrasonographic imaging of face presentations: report of two cases. Ultrasound Obstet Gynecol 2012; 40: 117–118.
- 79. Malvasi A, Stark M, Ghi T, Farine D, Guido M, Tinelli A. Intrapartum sonography for fetal head asynclitism and transverse position: sonographic signs and comparison of diagnostic performance between transvaginal and digital examination. J Matern Fetal Neonatal Med 2012; 25: 508–512.
- 80. Ghi T, Bellussi F, Pilu G. Sonographic diagnosis of lateral asynclitism: a new subtype of fetal head malposition as a main determinant of early labor arrest. Ultrasound Obstet Gynecol 2015; 45: 229–231.
- 81. Youssef A, Ghi T, Pilu G. How to perform ultrasound in labor: assessment of fetal occiput position. Ultrasound Obstet Gynecol 2013; 41: 476–478.
- 82. Armbrust R, Henrich W, Hinkson L, Grieser C, Siedentopf JP. Correlation of intrapartum translabial ultrasound parameters with computed tomographic 3D reconstruction of the female pelvis. J PerinatMed 2016; 44: 567–571.
- 83. Arthuis CJ, Perrotin F, Patat F, Brunereau L, Simon EG. Computed tomographic study of anatomical relationship between pubic symphysis and ischial spines to improve interpretation of intrapartum translabial ultrasound. Ultrasound Obstet Gynecol 2016; 48: 779–785.
- 84. Tutschek B, Braun T, Chantraine F, Henrich W. Computed tomography and ultrasound to determine fetal head station. Ultrasound Obstet Gynecol 2017; 49: 279–280.
- 85. Maticot-BaptistaD, Ramanah R, Collin A, Martin A, Maillet R, RiethmullerD. Ultrasound in the diagnosis of fetal head engagement. [A preliminary French prospective study]. J Gynecol Obstet Biol Reprod (Paris) 2009; 38: 474–480.
- 86. Popowski T, Porcher R, Fort J, Javoise S, Rozenberg P. Influence of ultrasound determination of fetal head position on mode of delivery: a pragmatic randomized trial. Ultrasound Obstet Gynecol 2015; 46: 520–525.
- 87. Ghi T, Youssef A. Does ultrasound determination of fetal occiput position improve labor outcome? BJOG 2014; 121: 1312.
- 88. Wong GY, Mok YM, Wong SF. Transabdominal ultrasound assessment of the fetal head and the accuracy of vacuum cup application. Int J Gynaecol Obstet 2007; 98:120–123.
- 89. Jacobson LJ, Johnson CE. Brow and face presentations. Am J Obstet Gynecol 1962;84: 1881–1886.
- 90. Cunningham GF LK, Bloom SL, Hauth JC, Rouse DJ, Spong CY. Labor and delivery. In Williams Obstetrics, 23rd edn, Licht J (ed). Appleton & Lange: Stamford (CT),2010; 374–577.
- 91. Akmal S, Paterson–Brown S. Malpositions and malpresentations of the foetal head. Obstet Gynaecol Reprod Med 2009; 19: 240–246.
- 92. Akmal S, Tsoi E, Howard R, Osei E, Nicolaides KH. Investigation of occiput posterior delivery by intrapartum sonography. Ultrasound Obstet Gynecol 2004; 24:425–428.
- 93. Rane SM, Guirgis RR, Higgins B, Nicolaides KH. The value of ultrasound in the prediction of successful induction of labor. Ultrasound Obstet Gynecol 2004; 24:538–549
PHỤ LỤC

Nguồn: Hiệp hội siêu âm sản phụ khoa thế giới, Chi hội Siêu âm Việt Nam
Trang web đang upload liên tục các video bài giảng và tài liệu chẩn đoán hình ảnh. Để nhận được thông báo về các bài viết mới nhất, vui lòng đăng ký tại Form nhận bản tin và theo dõi tại kênh Youtube

















