Bài viết trong series DẤU HIỆU CHẨN ĐOÁN HÌNH ẢNH trình bày các dấu hiệu hình ảnh gợi ý hoặc đặc hiệu trên XQ, CT, MRI, Siêu âm.
Tiêu đề: Chiến lược quản lý nốt phổi đơn độc: Tổng quan tài liệu và khuyến cáo
Tác giả: TS.BS. Cung Văn Công – Bệnh viện Phổi Trung ương
Nguồn: Tạp chí Y học Quân sự, số 358 (5-6/2022)
Trích dẫn: Cung Văn Công. (2023). Chiến lược quản lý nốt đơn độc phổi Tổng quan tài liệu và khuyến cáo. Tạp Chí Y học Quân sự, (358), 25–30. Ngày xuất bản 01-07-2023. Truy vấn từ https://yhqs.vn/tcyhqs/article/view/222
Tóm tắt
Hướng dẫn về quản lí những nốt đơn độc phổi của Fleischner Society được kết hợp trong một bảng cụ thể, đơn giản và dễ hiểu, bao gồm những nốt đặc, bán đặc và kính mờ. Tài liệu nhận được sự đồng thuận của nhiều quốc gia trên thế giới vì đã kết hợp những ý kiến, quan niệm của một số tổ chức quốc tế đa lĩnh vực, như bác sĩ X quang lồng ngực, hô hấp, phẫu thuật viên, bệnh học và các chuyên gia khác. Việc sàng lọc ung thư phổi bằng chụp cắt lớp vi tính liều thấp nhằm mục tiêu phát hiện, điều trị ung thư phổi giai đoạn sớm, làm giảm tỉ lệ tử vong. Bài viết này phân tích chi tiết các chiến lược quản lí đối với các loại nốt đơn độc phổi phát hiện được trong sàng lọc ung thư phổi bằng chụp cắt lớp vi tính liều thấp của hội Fleischner Society nhằm tăng cường khả năng phát hiện sớm các nốt phổi ác tính, giảm thiểu các tai biến do xâm nhập chẩn đoán quá mức ở nhóm bệnh nhân này. Qua đó khuyến cáo áp dụng vấn đề này trong thực hành ung thư phổi tại Việt Nam.
1. Đặt vấn đề
Hướng dẫn quản lí những nốt đơn độc đặc phổi được Fleischner Society xuất bản lần đầu năm 2005, tái bản và bổ sung nốt bán đặc năm 2013. Từ năm 2013-2017, các thông tin mới về hướng dẫn quản lí những nốt đơn độc phổi luôn được cập nhật, nên hướng dẫn tiếp tục được sửa đổi để phù hợp với các thông tin về quản lí nốt đơn độc phổi, đặc biệt với các nốt nhỏ. Ngưỡng kích thước tối thiểu cho nốt theo dõi cũng được cập nhật và các khoảng thời gian khuyến cáo theo dõi được đưa ra dưới dạng một phạm vi chứ không chỉ là khoảng thời gian chính xác nhằm phù hợp với các yếu tố nguy cơ và sở thích của người tham gia sàng lọc. Hướng dẫn của Fleischner Society được sự đồng thuận của nhiều quốc gia trên thế giới vì đã kết hợp những ý kiến, quan điểm của một số tổ chức quốc tế đa lĩnh vực, gồm bác sĩ X quang lồng ngực, hô hấp, phẫu thuật viên, bệnh học và các chuyên gia khác.
Hướng dẫn quản lí những nốt đơn độc đặc phổi Fleischner Society được kết hợp trong một bảng cụ thể, đơn giản và dễ hiểu, bao gồm những nốt đặc (Solid node), bán đặc (Part solid) và kính mờ (Ground glass opacity). Những khuyến cáo này nhằm vào những nốt phổi phát hiện tình cờ bằng phim chụp cắt lớp vi tính (CT – Computed tomography) ở người ≥ 35 tuổi. Các hướng dẫn chi tiết được ban hành và áp dụng trong quá trình sàng lọc ung thư phổi (UTP). Bệnh nhân (BN) có nhiều nốt đặc, bán đặc và một số tình huống lâm sàng thường gặp khác cũng được đề cập. Hướng dẫn này không mở rộng cho các BN chẩn đoán UTP nguyên phát và có nguy cơ di căn; không áp dụng cho những BN suy giảm miễn dịch có nguy cơ nhiễm trùng; không áp dụng cho người dưới 35 tuổi và trẻ em (UTP hiếm gặp ở đối tượng này).
Khi những nốt tình cờ được phát hiện trên BN trẻ, quyết định quản lí nên dựa vào từng trường hợp cụ thể, bác sĩ nên hiểu rằng nhiễm trùng có khả năng cao hơn ung thư và việc chụp CT là tối thiểu. Hầu hết những nốt dưới 1 cm không thể thấy trên X quang ngực. Tuy nhiên, những nốt đặc lớn hơn, thấy rõ trên phim X quang ngực thì theo dõi bằng X quang quy ước tốt hơn (về giá cả, nguy cơ nhiễm xạ) so với CT.
Chúng tôi giới thiệu hướng dẫn của Fleischner Society về quản lí nốt đơn độc phổi và một số khuyến cáo trong quản lí các loại nốt đơn độc phổi phát hiện được trong khám sàng lọc ung thư phổi bằng chụp cắt lớp vi tính liều thấp (low dose computed tomography – LDCT) của một số tổ chức quốc tế, nhằm tăng khả năng phát hiện sớm các nốt phổi ác tính, giảm thiểu các tai biến do xâm nhập chẩn đoán quá mức ở nhóm BN này để các đồng nghiệp cùng tham khảo.
2. Hướng dẫn của Fleischner Society (Cập nhật năm 2017)
Bảng 1. Hướng dẫn quản lí nốt đơn độc phổi phát hiện tình cờ của Fleischner Society 2017 [1].
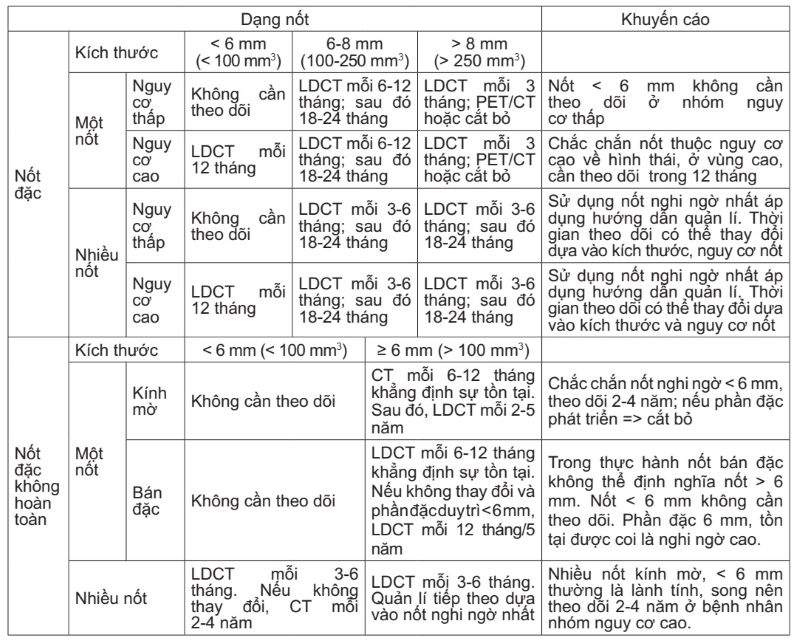
Về định nghĩa các nhóm nguy cơ cao – thấp, Fleischner Society đồng thuận với các định nghĩa của ATS, BTS, ETS, Mạng lưới Ung thư quốc gia Hoa Kỳ năm 2017 (đến năm 2020, Mạng lưới Ung thư quốc gia Hoa Kỳ điều chỉnh về chỉ số hút thuốc lá ở nhóm nguy cơ cao từ 30 bao/năm xuống 20 bao/năm).
Xem thêm:
» Bản dịch Lung-RADS v2022 Tiếng Việt
» Lung-RADS v2022: Đánh giá phân loại và khuyến cáo quản lý
» Fleischner Society 2017: Hướng dẫn quản lý nốt phổi phát hiện tình cờ trên CT
» Tổng quan về sàng lọc ung thư phổi bằng chụp CT liều thấp
» CT Phổi: Các tổn thương giống ung thư phổi
3. Một số khuyến cáo
3.1. Khuyến cáo chung [1]
– Tất cả phim chụp CT ngực ở người lớn nên tái tạo lát mỏng dưới 1,5 mm (điển hình là 1 mm), liên tục để có thể thấy những đặc điểm và số đo chính xác các nốt nhỏ, ảnh lưu trữ nên ở cả dạng coronal và sagittal. Không nên sử dụng những lát cắt dày vì làm tăng thể tích trung bình, ảnh hưởng đến việc xác định hình ảnh đặc trưng, nhất là hình thái của các nốt bán đặc và những nốt chứa mỡ hay can xi. Việc nhận định các đặc điểm này có vai trò quan trọng đến quyết định theo dõi.
– Khi tiến hành chụp CT ngực thăm khám các nốt phổi, nên tiến hành bằng LDCT. Kĩ thuật giảm liều là một phần quan trọng để đưa ra số lần theo dõi. Khuyến cáo việc hiệu chỉnh tổng liều không lớn hơn 3 mGy ở người có thể trạng trung bình (cao 170 cm, nặng 70 kg). Có thể sử dụng một kĩ thuật giảm liều hiệu chỉnh và liều tái tạo lặp lại. Quan trọng nhất, kĩ thuật tương tự phải được sử dụng để tiến hành cho các lần chụp tiếp theo, kể cả các lát tái tạo. Sự đo đạc nên dựa trên đường kính trung bình, cùng mặt cắt ngang, đứng dọc hay đứng ngang; hình ảnh nào cho thấy kích thước lớn nhất thì dùng. Việc đo đạc nên thực hiện với thước đo tự động hoặc bán tự động và nên làm tròn bằng số milimet gần nhất.
– Ngưỡng thể tích 100-250 cm3 được sử dụng thay vì ngưỡng đường kính 6-8 mm. Tuy nhiên, thể tích phụ thuộc đáng kể vào việc dùng các phần mềm cụ thể. Vì lí do này, việc đo thể tích đánh giá nốt phát triển nên tiến hành với các phiên bản phần mềm giống nhau. Nghiên cứu hình ảnh lần trước nên xem xét bất cứ khi nào nhằm đánh giá khả năng tăng trưởng hoặc ổn định; so sánh với các nghiên cứu sớm nhất và nghiên cứu gần nhất. Nhớ rằng sự khác nhau trong kĩ thuật chụp, đặc biệt bề dày lát cắt có thể giảm độ chính xác, nhất là các nốt nhỏ, do đó, nên sử dụng các lớp cắt mỏng liên tục.
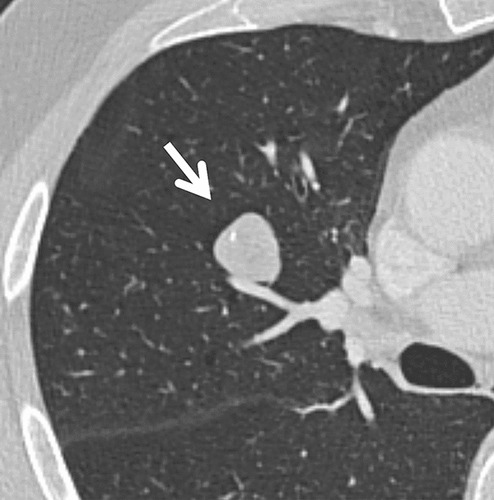
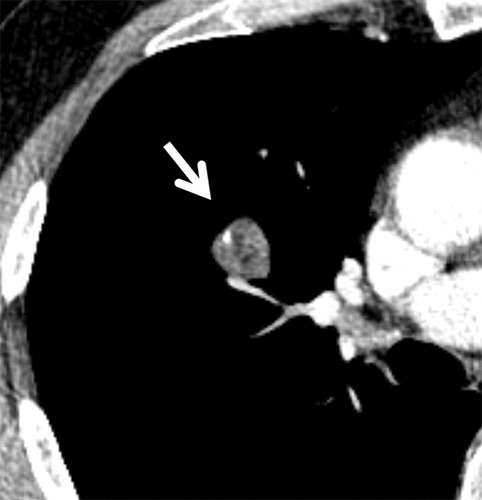
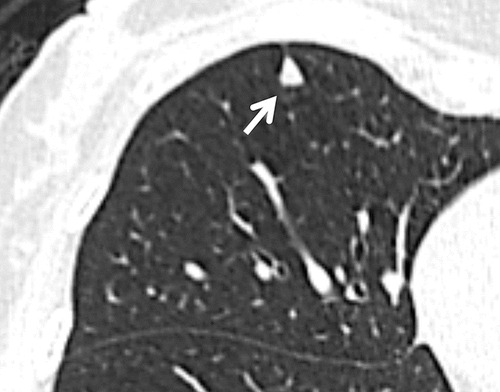
Hình 1. (A): Cửa sổ nhu mô phổi; (B): Cửa sổ mô mềm trên CT cắt ngang 1 mm thấy một nốt đặc, bờ trơn nhẵn (mũi tên), có thành phần mỡ và can xi bên trong, phù hợp với u mô thừa (Hamartome). Không cần theo dõi thêm.
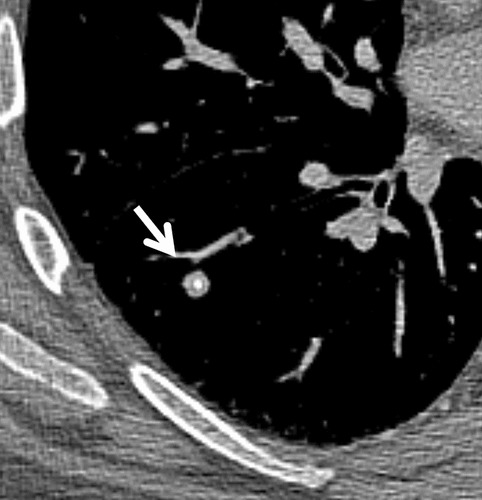
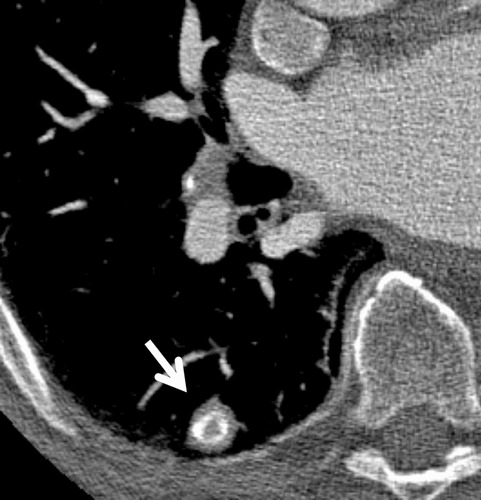
Hình 2. (A): CT thấy một nốt đặc, bờ mịn có can xi hoá trung tâm, điển hình của u hạt lành tính; (B): CT thấy một nốt đặc đường bờ mịn, trong có vôi hóa dạng lá, điển hình của một u hạt lành tính. 2 trường hợp này không cần theo dõi.
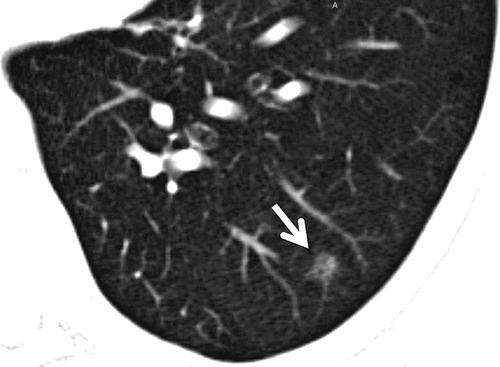
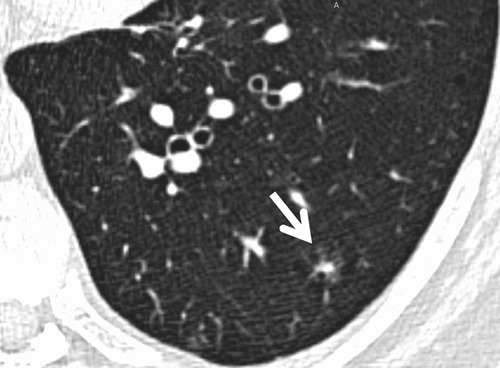
Hình 3. (A): CT lớp cắt ngang dày 5 mm, thấy một nốt kính mờ ở thuỳ dưới phổi trái (mũi tên); (B): CT lát mỏng 1 mm cùng mức bộc lộ nốt bán đặc nghi ngờ ác tính (mũi tên).
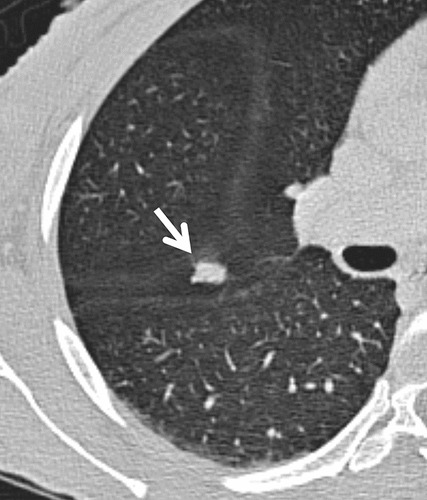
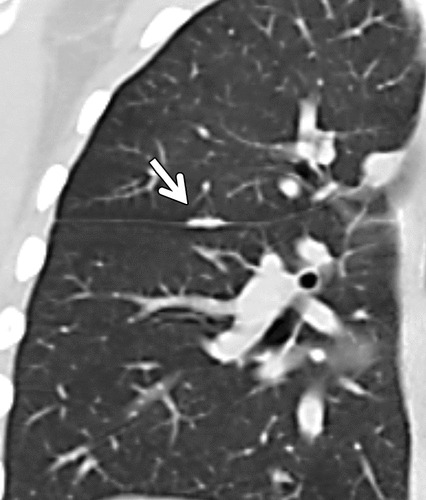
Hình 4. (A): CT lớp cắt ngang 1 mm thấy nốt mờ cạnh rãnh liên thùy bé (mũi tên); (B): CT tái tạo coronal thấy hình mờ dài dọc rãnh liên thùy. Đây có thể là hình sơ sẹo hoặc hạch lympho.
3.2. Khuyến cáo cụ thể [1-5]
– Nốt đơn độc không can xi hóa:
- Nốt đặc < 6 mm, không yêu cầu theo dõi thường xuyên ở những BN có nguy cơ thấp, vì bằng chứng trực tiếp liên quan đến ung thư trên lâm sàng rất thấp. Tuy nhiên, có nhiều bằng chứng nguy cơ ung thư cao ở những người đang hút thuốc hoặc mới bỏ thuốc và họ cần được đưa vào chương trình sàng lọc UTP. Nguy cơ ung thư ở BN chưa bao giờ hút thuốc hoặc ở người trẻ rất thấp (0,15% so với nguy cơ ở người nghiện thuốc lá ở Hoa Kỳ ). Do nguy cơ trung bình của ung thư ở những nốt đặc < 6 mm ở BN có nguy cơ cao là < 1%, đó là lí do đề xuất loại trừ nốt có ít hơn 1% nguy cơ ung thư từ việc theo dõi CT liên tục.
- Nốt đặc < 6 mm không yêu cầu theo dõi CT ở tất cả các BN có nguy cơ cao. Tuy nhiên, những nốt ở thùy trên, nốt có hình thái nghi ngờ hoặc cả hai có thể tăng nguy cơ UTP lên từ 1-5%, do đó, có thể xem xét theo dõi 12 tháng. Hướng dẫn sửa đổi tăng ngưỡng thời gian theo dõi liên tục đối với những nốt 6 mm. Những thay đổi này dựa trên những dữ liệu cung cấp từ một số nghiên cứu sàng lọc thử nghiệm chỉ ra rằng, nguy cơ UTP ở những nốt < 6 mm là dưới 1%, thậm chí ở cả BN có nguy cơ cao. Mặt khác, không cần theo dõi sớm hơn ở nhiều trường hợp do kinh nghiệm cho thấy rằng nhiều nốt nhỏ, nếu ác tính, hiếm khi tăng lên trong giai đoạn trên 12 tháng, nếu theo dõi ngắn hạn sẽ không thấy có sự thay đổi rõ ràng.
- Nốt đặc đơn độc không can xi hóa, kích thước 6-8 mm ở BN có nguy cơ thấp được khuyến cáo theo dõi ban đầu 6-12 tháng, phụ thuộc vào kích thước, hình thái và sự đồng thuận của BN. Nếu hình thái nghi ngờ hoặc không chắc chắn, có thể theo dõi thêm sau 6-12 tháng. Nguy cơ ác tính rất thấp trong trường hợp này và không phải tất cả các nốt đặc yêu cầu theo dõi 2 năm như trước. Khuyến cáo theo dõi 2 năm dựa trên những nghiên cứu trước đây với cắt CT lát dày hoặc X quang ngực và được làm trước khi những khác biệt quan trọng giữa nốt đặc và gần đặc được nhận ra.
- Mặc dù một số nốt ung thư đặc đã được báo cáo phát triển rất chậm với thời gian nhân đôi thể tích trên 700 ngày, song còn có sự thiếu sót trong việc chứng minh rõ sự tăng trưởng trong vòng 2 năm. Những báo cáo này dựa trên những phân tích hình ảnh CT lát dày và đánh giá kết quả trên bản giấy nên độ tin cậy thấp. Nhiều nghiên cứu gần đây đã xác định độ tin cậy về sự ổn định trong 2 năm trong việc đánh giá những nốt đặc lành tính, và khoảng thời gian theo dõi ngắn hoặc dài có thể phù hợp khi lựa chọn đối tượng, phụ thuộc vào yếu tố nguy cơ, hình thái nốt và sự đo đạc chính xác. Do đó, chúng tôi khuyến cáo không nên tiếp tục theo dõi những nốt đặc với đặc điểm hình thái lành tính rõ ràng nếu những nốt đó được đo đạc chính xác và có sự ổn định. Đối với những nốt đặc không hoàn toàn, theo dõi lâu hơn là cần thiết.
- Với những nốt đơn độc không can xi hóa 6-8 mm ở những BN có nguy cơ cao, trước đây khuyến cáo theo dõi 6-12 tháng và tiếp tục 18-24 tháng. Khuyến cáo này dựa trên một đánh giá nguy cơ ác tính trung bình xấp xỉ 0,5-2,0% đối với những nốt đó và được trích xuất từ các nghiên cứu sàng lọc, như nghiên cứu PanCan, BCCA và NELSON. Một lần nữa, các khoảng thời gian chính xác có thể sửa đổi theo các yếu tố nguy cơ và sở thích từng cá nhân. Ở một số BN, những nốt không chắc chắn giữ nguyên sự ổn định, có thể đòi hỏi cần theo dõi lâu hơn; tuy nhiên, hai lần theo dõi là đủ để loại trừ sự phát triển trong hầu hết các trường hợp. Với những nốt đơn độc không can xi hóa > 8 mm, theo dõi 3 tháng, chụp PET/CT hoặc sinh thiết lấy mẫu bệnh phẩm hoặc kết hợp các kĩ thuật trên. Nguy cơ ung thư trung bình ở những nốt 8 mm xấp xỉ 3%, phụ thuộc vào hình thái, vị trí và ở những BN cụ thể. Khi nốt trở nên lớn hơn, hình thái của nó khó phân biệt hơn và việc quản lí khi đó cần nhấn mạnh đến sự xuất hiện của nó hơn là chỉ dựa vào kích thước.
- Số đo tỉ trọng (HU) ở những nốt đặc có thể giúp xác định sự hiện diện của can xi và chất béo, một trong hai có thể có ý nghĩa chẩn đoán lớn. Các phép đo này cần phải thực hiện trên lát ảnh không tiêm cản quang. Mặt khác, độ sắc nét, chùm tia cứng có thể ảnh hưởng đến đo tỉ trọng.
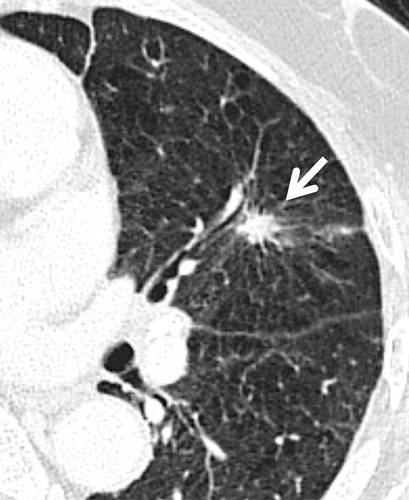
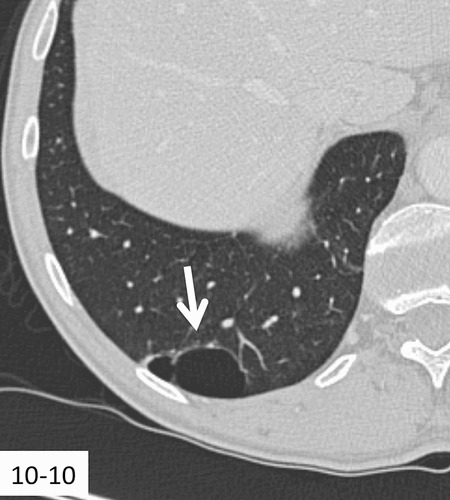
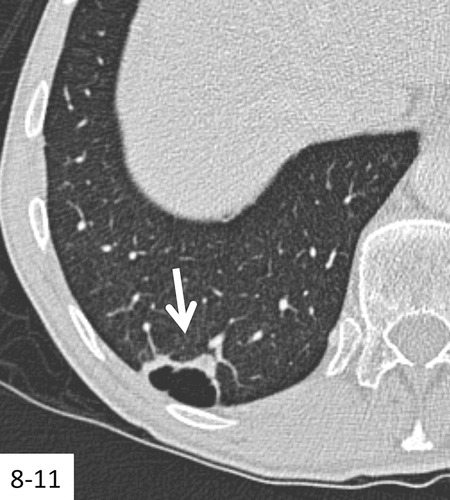
Hình 5. (A): CT cho thấy 1 nốt đặc tam giác dưới màng phổi (mũi tên) với đường mờ đi đến bề mặt màng phổi, điển hình của một hạch bạch huyết trong phổi, không cần theo dõi bằng CT. (B): CT với lớp cắt ngang mỏng 1 mm qua thùy trên phổi trái thấy 1 nốt đặc nghi ngờ với đường bờ tua gai (mũi tên). Kết quả phẫu thuật là ung thư biểu mô tuyến xâm nhập; (C,D): CT với lớp cắt ngang mỏng 1 mm sau 10 tháng thấy dấu hiệu nghi ngờ cao của 1 kén có thành dày tiến triển ở thùy dưới phổi phải (mũi tên). Phẫu thuật cắt bỏ là ung thư biểu mô tuyến xâm nhập.
– Nhiều nốt đặc không can xi hóa:
- Nhiều nốt đặc < 6 mm không cần theo dõi thường xuyên. Những nốt nhỏ như vậy hay gặp trong thực hành lâm sàng và chúng thường lành tính. Hầu hết thường là u hạt lành tính từ một nhiễm trùng trước đó (đặc biệt ở những vùng có bệnh nấm lưu hành) hoặc hạch bạch huyết trong phổi. Ở BN có nguy cơ cao, có thể theo dõi 12 tháng. Lưu ý rằng, khuyến cáo này cần loại trừ khả năng di căn phổi. Ở BN có bằng chứng nhiễm trùng trên lâm sàng và ở BN bị suy giảm miễn dịch, nhiễm trùng cấp tính nên được xem xét và có quá trình theo dõi ngắn là hợp lí.
- Đối với nhiều nốt đặc không can xi hóa với ít nhất 1 nốt ≥ 6 mm, nên theo dõi 3-6 tháng, tiếp theo bằng một tùy chọn 18-24 tháng phụ thuộc vào nguy cơ ước tính. Nếu có thêm sự nghi ngờ hoặc một nốt lớn hơn, nên sử dụng hướng dẫn quản lí theo hướng dẫn của những nốt đơn độc như tình trạng trước đây. Trong nhiều tình huống, di căn vẫn là một điểm quan tâm hàng đầu, đặc biệt, khi có sự phân bố nốt ở cạnh màng phổi/hoặc ưu thế phần thấp và khi kích thước của các nốt đó tăng lên.
- Trong hầu hết các trường hợp, di căn có thể phát triển và nhận ra trong vòng 3 tháng. Một phân tích trong thử nghiệm NELSON cho thấy, sự tăng nguy cơ ung thư nguyên phát khi tổng số các nốt từ 1-4, nhưng lại giảm nguy cơ khi có ≥ 5 nốt, hầu hết trong số chúng có khả năng là kết quả của u hạt nhiễm trùng trước đó.
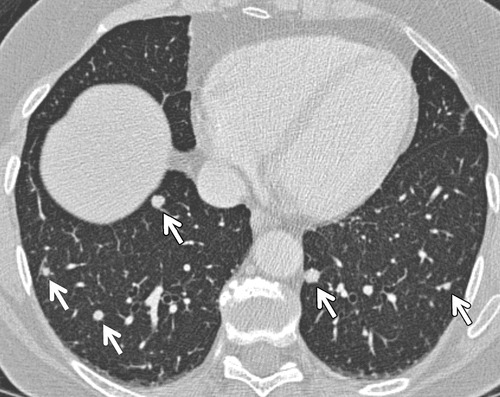
Hình 6. CT cho thấy nhiều nốt đặc, kích thước khác nhau, ưu thế phần thấp (mũi tên). Đây là tổn thương thứ phát do ung thư tuyến giáp di căn.
– Nốt đơn độc kính mờ hoàn toàn:
- Với nốt kính mờ hoàn toàn < 6 mm, không cần theo dõi do tính phổ biến cao. Tuy nhiên, điều đó không làm ngăn cản sự theo dõi ở những BN có nốt gần đặc (gồm nốt kính mờ hoàn toàn và nốt bán đặc) có kích thước gần 6 mm với hình thái nghi ngờ và các yếu tố nguy cơ khác. Vấn đề này được sửa đổi chút ít từ khuyến cáo trước đây, với theo dõi 2-4 năm ở những BN có nguy cơ cao. Điều này phản ánh dữ liệu từ dân số châu Á cho thấy có đến 10% các nốt có khả năng tăng trưởng và 1% trong số đó có khả năng tiến triển thành ung thư biểu mô tuyến qua nhiều năm.
- Nhiều BN sẽ không thấy thoải mái với việc chờ đợi theo dõi 12 tháng. Trong hoàn cảnh này, nhiều tổn thương có thể hoặc thoái triển hoặc không thay đổi, do vậy sẽ làm BN yên tâm.
- Đối với những nốt kính mờ hoàn toàn ≥ 6 mm, theo dõi 6-12 tháng và sau đó mỗi 2 năm cho đến 5 năm. Khuyến cáo trước đây theo dõi ban đầu là 3 tháng đã thay đổi bằng theo dõi 6-12 tháng (vì theo dõi sớm hơn không có khả năng đánh giá kết quả về đặc điểm của những tổn thương kín đáo). Ngày nay, đa số báo cáo cho thấy rằng, những nốt kính mờ hoàn toàn ≥ 6 mm có thể cho phép an toàn trong 5 năm, trung bình là 3-4 năm thì mới có khả năng phát triển, ít gặp các trường hợp có khả năng phát triển thành ung thư xâm lấn. Bằng chứng cung cấp cho quan điểm theo dõi những tổn thương này là của Yankelevitz và cộng sự. Nghiên cứu tiến hành sàng lọc 2.392 trường hợp (4,2%) nốt kính mờ hoàn toàn (tìm thấy trong 57.496 trường hợp trong các nghiên cứu cơ bản). Trong số đó, có 73 tổn thương; sau đó, tiến triển thành ung thư biểu mô tuyến; 19/73 trường hợp (26%) nốt có phát triển phần đặc bên trong. Tổng thời gian điều trị trung bình là 19 tháng cho nhóm BN này. Tất cả chúng đều là tổn thương ở giai đoạn I với tỉ lệ sống sót là 100%.
- Mặc dù những báo cáo này là bằng chứng rõ ràng cho một cách tiếp cận bảo thủ đối với những tổn thương kính mờ hoàn toàn, song thời gian theo dõi ban đầu là 6 tháng vẫn còn được khuyến cáo. Đặc biệt là những nốt có nguy cơ cao tiến triển, bao gồm những tổn thương có kích thước lớn hơn, đặc biệt, tổn thương có đường kính trung bình > 10 mm và có biểu hiện của những kén khí.
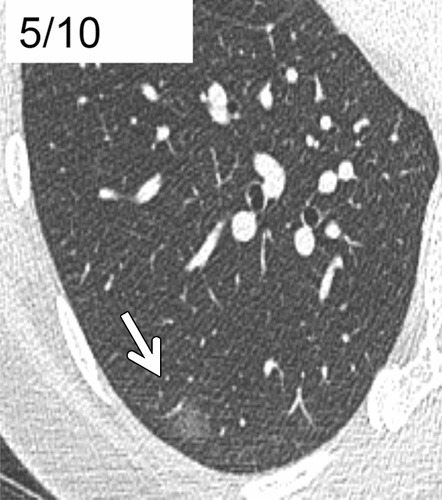
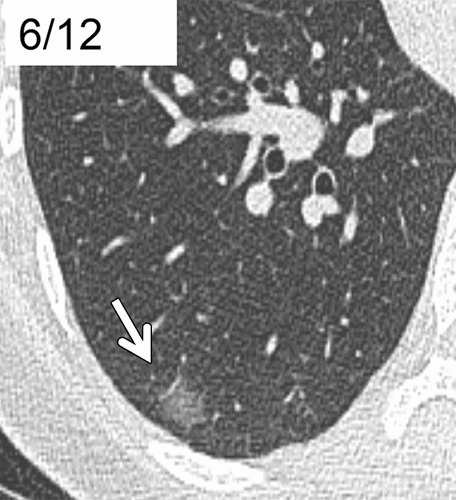
Hình 7. CT với lớp cắt ngang 1 mm qua thùy dưới phổi phải. (A): Một hình kính mờ hoàn toàn rõ, đường kính 6 mm (mũi tên); (B): Hình ảnh thu được sau 2 năm thấy có tăng kích thước (mũi tên). BN được xác định ung thư biểu mô tuyến xâm lấn tối thiểu (MIA).
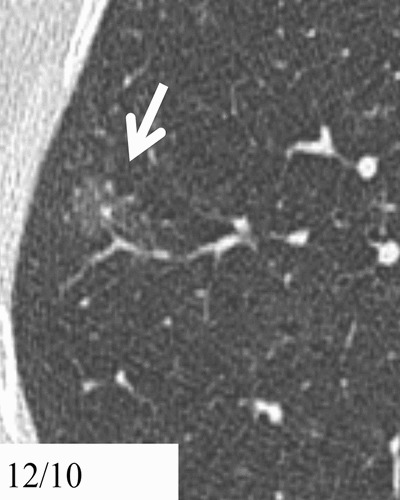
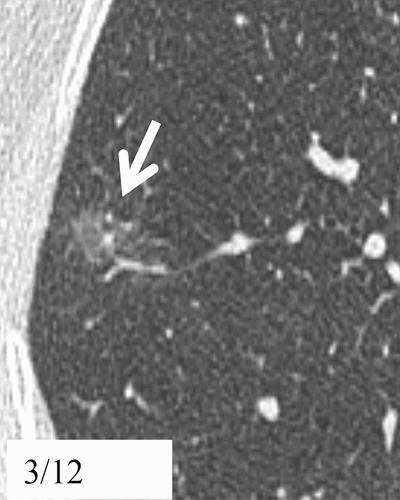
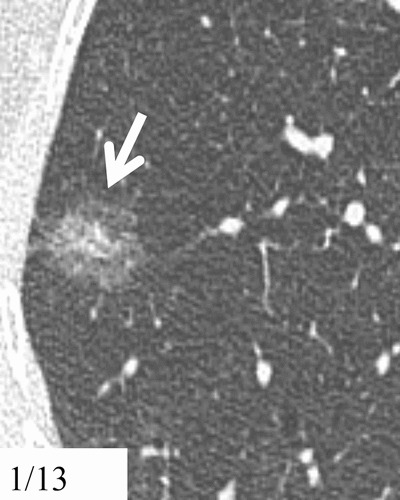
Hình 8. (A): CT lớp cắt ngang 1 mm qua giữa phổi phải thấy 1 nốt kính mờ hoàn toàn 10 mm (mũi tên); (B): CT cùng vị trí sau 15 tháng theo dõi thấy tăng kích thước kín đáo; (C): Theo dõi tiếp 10 tháng, thấy nốt có thành phần đặc lớn hơn. Phẫu thuật cắt bỏ là ung thư biểu mô tuyến xâm nhập ưu thế lepidic.
– Nốt phổi bán đặc đơn độc:
- Nốt phổi đơn độc bán đặc < 6 mm không cần theo dõi. Trong thực hành lâm sàng, các thành phần đặc riêng rẽ không thể xác định một cách rõ ràng trong hầu hết các nốt nhỏ và chúng nên được điều trị tương tự như trong tổn thương kính mờ hoàn toàn cùng kích thước.
- Đối với những nốt đơn độc bán đặc ≥ 6 mm, với thành phần đặc < 6 mm, theo dõi từ 3-6 tháng, sau đó theo dõi hằng năm (tối thiểu là 5 năm). Mặc dù nốt bán đặc có khả năng ác tính cao, những nốt có thành phần đặc < 6 mm điển hình thường là biểu hiện của ung thư biểu mô tuyến tại chỗ (AIS) hoặc ung thư biểu mô tuyến xâm nhập tối thiểu (MIA) hơn là ung thư biểu mô tuyến xâm nhập. Thêm nữa, những nốt bán đặc có thể là do nhiễm trùng tạm thời và có thể thoái triển sau một khoảng thời gian ngắn. Do vậy, ít nhất 1 lần theo dõi 3-6 tháng được khuyến cáo để đánh giá tổn thương vẫn tồn tại hay biến mất. Với những tổn thương vẫn tồn tại, cần theo dõi hằng năm trong 5 năm để đánh giá mức độ ổn định của thành phần đặc. Điểm mốc theo dõi 5 năm là cần thiết, phù hợp với những BN có kích thước và tỉ trọng của thành phần đặc giữ nguyên sự ổn định sau một chu kì theo dõi.
- Đối với những nốt đơn độc bán đặc với thành phần đặc ≥ 6 mm, nên theo dõi bằng CT 3-6 tháng để đánh giá sự tồn tại của nốt. Những nốt có hình thái nghi ngờ đặc biệt (ví dụ đường bờ đa thùy hoặc có kén ở trong), thành phần đặc tăng trưởng, hoặc thành phần đặc > 8 mm thì nên chụp PET/CT, sinh thiết hoặc phẫu thuật cắt bỏ. Nhiều bằng chứng cho phép xác nhận thành phần đặc lớn hơn thì nguy cơ xâm lấn và di căn lớn hơn. Một nốt có thành phần đặc > 5 mm tương ứng với một khả năng xâm lấn tại chỗ đáng kể và đây là một ngưỡng chỉ tiêu sửa đổi mới về giai đoạn ở yếu tố T đối với ung thư biểu mô tuyến. Tuy nhiên, thành phần đặc lớn cũng có thể thấy trong nốt bán đặc tạm thời.
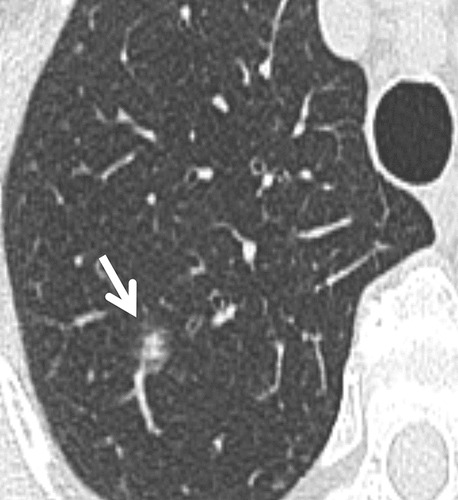
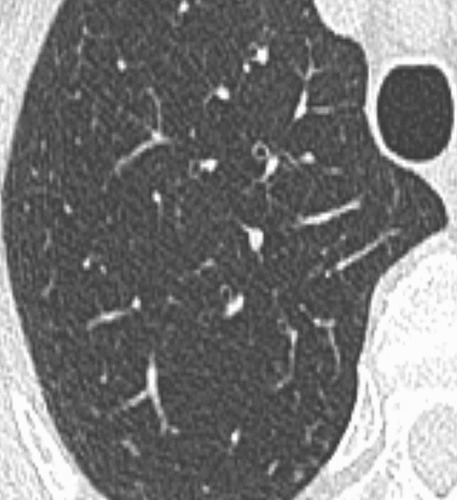
Hình 9. (A): CT lớp cắt ngang 1 mm qua thùy trên phổi phải thấy 1 nốt bán đặc 6 mm với thành phần đặc < 4 mm (mũi tên); (B): Theo dõi CT sau 6 tháng thấy thoái triển hoàn toàn, phù hợp với căn nguyên lành tính.
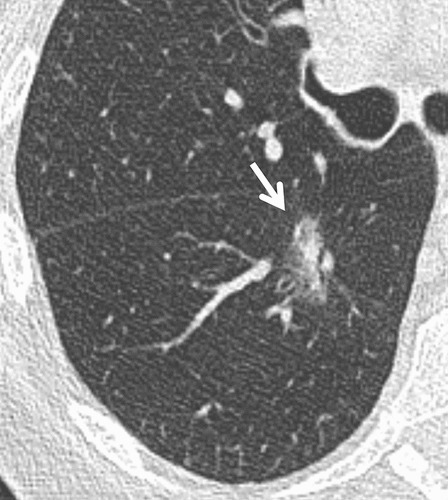
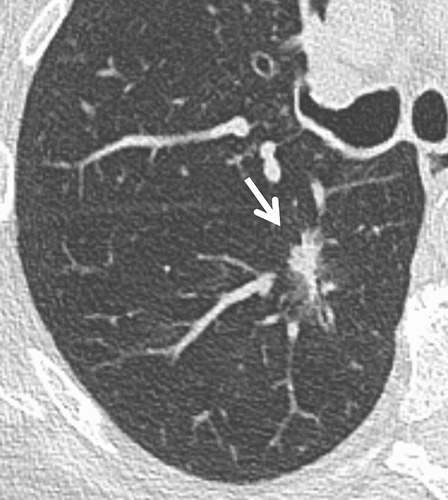
Hình 10. (A): CT lớp cắt ngang 1 mm qua phân thùy đỉnh thùy dưới phổi phải thấy một nốt bán đặc nghi ngờ cao (kích thước lớn, có hình ảnh kính mờ và thành phần đặc) (mũi tên); (B): Theo dõi CT 3 tháng thấy tăng kích thước thành phần đặc. Phẫu thuật là ung thư biểu mô tuyến xâm lấn.
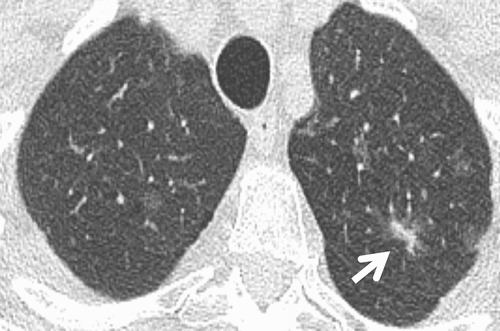
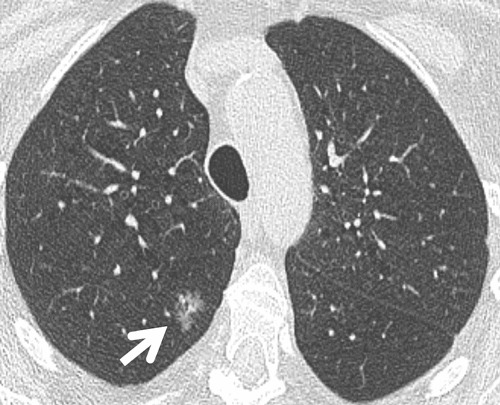
Hình 11. (A): CT lớp cắt ngang 1 mm qua thùy trên thấy nốt gần đặc ở hai bên với kích thước khác nhau, ít nhất 1 nốt gần đặc nghi ngờ cao (lớn, có thành phần kính mờ và thành phần đặc) ở thùy trên phổi trái (mũi tên), theo dõi ban đầu 3-6 tháng là phù hợp; (B): Thêm 1 nốt kính mờ 10 mm, chia thùy có độ nghi ngờ cao nữa ở thùy trên phổi phải ngay lớp cắt phía dưới ở cùng lần thăm khám. Trường hợp này cần khuyến cáo theo dõi (những dấu hiệu trên phù hợp với ung thư biểu mô tuyến nguyên phát đa ổ).
4. Kết luận
Hướng dẫn quản lí nốt đơn độc phổi của Fleischner society được sự đồng thuận của các chuyên gia đa lĩnh vực quốc tế, như bác sĩ X quang ngực, bác sĩ chuyên khoa hô hấp, phẫu thuật viên, giải phẫu bệnh học và các chuyên khoa liên quan khác và cũng tương đồng với các hướng dẫn quốc tế khác. Do vậy, hướng dẫn này có thể áp dụng ở Việt Nam do tầm quan trọng và cách tiếp cận có hệ thống, việc quản lí các nốt khá rõ ràng. Dự kiến, những hướng dẫn này sẽ vẫn phù hợp với lâm sàng trong nhiều năm. Tuy nhiên, sự tiến bộ không ngừng trong chẩn đoán, xử lí hình ảnh và sự hiểu biết sâu rộng về sinh lí bệnh của những nốt phát hiện tình cờ sẽ đặt ra yêu cầu cập nhật, sửa đổi hướng dẫn trong tương lai.
Tài liệu tham khảo
- MacMahon H, Naidich D.P, Goo J.M, et al (2017), “Guidelines for Management of Incidental Pulmonary nodules detected on CT Images: From the Fleischner Society 2017”, Radiology. Jul, 284 (1): 228-243. doi: 10.1148/radiol.2017161659. Epub 2017 Feb 23.PMID: 28240562.
- Bueno J, Landeras L, Chung J.H (2018), “Updated Fleischner Society Guidelines for Managing Incidental Pulmonary Nodules: Common Questions and Challenging Scenarios”, Radiographics, Sep-Oct, 38 (5): 1337-1350. doi: 10.1148/rg.2018180017.PMID: 30207935.
- Senent-Valero M, Librero J, Pastor-Valero M (2021), “Solitary pulmonary nodule malignancy predictive models applicable to routine clinical practice: a systematic review”, Syst Rev, Dec 6, 10 (1): 308. doi: 10.1186/s13643-021-01856-6. PMID: 34872592.
- Trinidad López C, Delgado SánchezGracián C, et al (2019), “Incidental pulmonary nodules: characterization and management”, Radiologia (Engl Ed), Sep-Oct, 61 (5): 357-369. doi: 10.1016/j.rx.2019.03.002. Epub 2019 May 6.PMID: 31072604.
- Alzahouri K, Velten M, Arveux P, WoronoffLemsi MC, Jolly D, Guillemin F (2008), “Management of SPN in France. Pathways for definitive diagnosis of solitary pulmonary nodule: a multicentre study in 18 French districts”, BMC Cancer, Apr 10, 8: 93. doi: 10.1186/1471-2407-8-93.PMID: 18402653.
Trang web đang upload liên tục các video bài giảng và tài liệu chẩn đoán hình ảnh. Để nhận thông báo về các bài viết mới nhất, vui lòng đăng ký Nhận bài viết mới và theo dõi Kênh Youtube















