Bài viết trong series DẤU HIỆU CHẨN ĐOÁN HÌNH ẢNH trình bày các dấu hiệu hình ảnh gợi ý hoặc đặc hiệu trên XQ, CT, MRI, Siêu âm.
Tiêu đề: Nốt đơn độc bán đặc ác tính phổi – Tổng quan tài liệu và báo cáo ca bệnh
Tác giả: TS.BS. Cung Văn Công – Bệnh viện Phổi Trung ương
Nguồn: Tạp chí Điện quang và Y học hạt nhân Việt Nam, Số 46 (2022)
Trích dẫn: TS.BS. Cung Văn Công. (2022). NỐT ĐƠN ĐỘC BÁN ĐẶC ÁC TÍNH PHỔI – TỔNG QUAN TÀI LIỆU VÀ BÁO CÁO CA BỆNH. Tạp chí Điện quang & Y học hạt nhân Việt Nam, 46, 59-66. https://doi.org/10.55046/vjrnm.46.137.2022
Tóm tắt
Nốt đơn độc phổi (Solitary Pulmonary Nodule – SPN) là hình mờ khu trú trên phim X quang hoặc CT ngực có đường bờ rõ ràng; ít nhất một phần được bao bọc bởi nhu mô phổi; thường có hình cầu; đường kính bằng hoặc nhỏ hơn 3 cm; có thể đặc (Solid Nodule – SN), kính mờ (Ground Glass Opacity – GGO) hoặc bán đặc (Part Solid – PS). Một phần ba các khối ung thư phổi thể hiện bằng khối hoặc nốt đơn độc và phần lớn thuộc loại ung thư biểu mô tuyến (UTBMT). Phân loại mô bệnh học cập nhật 2021 của WHO, UTBMT được chia thành các thể: UTBMT xâm lấn tối thiểu (Minimally Invasive Adenocarcinoma – MIA); UTBMT không tiết nhầy xâm lấn (Invasive Non–Mucinous Adenocarcinoma – INMA); UTBMT nhầy xâm lấn (Invasive Mucinous Adenocarcinoma – IMA); UTBMT dạng keo (Coiloide Adenocarcinoma – CA); UTBMT thai (Fetal Adenocarcinoma – FA) và UTBMT ruột (Enteric Adenocarcinoma – EA). UTBMT xâm lấn tối thiểu (MIA) thường có các thành phần đặc trưng chủ yếu, trong đó có thể Lepidic chiếm ưu thế (Lepidic Predominant Adenocarcinoma – LPA).
Chúng tôi báo cáo ca bệnh LPA, dạng PS, phát hiện tình cờ, được chẩn đoán và phẫu thuật tại bệnh viện Phổi trung ương, bước đầu cho kết quả tuyệt vời.
Từ khóa: Ung thư biểu mô tuyến, Ung thư biểu mô tuyến thể Lepidic ưu thế, Ung thư biểu mô tuyến xâm lấn tối thiểu, ung thư phổi, giai đoạn ung thư phổi.
Từ viết tắt:
- CT: Cắt lớp vi tính (CLVT)
- SPN: Nốt đơn độc phổi (Solitary Pulmonary Nodule – SPN)
- SN: Nốt đặc (Solid Nodule – SN)
- PS: Nốt bán đặc (Part Solid – PS)
- GGO: Nốt kính mờ (Ground Glass Opacity – GGO)
- UTBMT: Ung thư biểu mô tuyến
- MIA: UTBMT xâm lấn tối thiểu (Minimally Invasive Adenocarcinoma – MIA);
- INMA: UTBMT không tiết nhầy xâm lấn (Invasive Non–Mucinous Adenocarcinoma – INMA);
- IMA: UTBMT nhầy xâm lấn (Invasive Mucinous Adenocarcinoma – IMA);
- CA: UTBMT dạng keo (Coiloide Adenocarcinoma – CA);
- FA: UTBMT thai (Fetal Adenocarcinoma – FA)
- EA: UTBMT ruột (Enteric Adenocarcinoma – EA).
- LPA: UTBMT xâm lấn tối thiểu thể Lepidic chiếm ưu thế (Lepidic Predominant Adenocarcinoma – LPA).
- STAS: Khoảng không xung quanh (Spread Through Air Spaces – STAS)
1. Đặt vấn đề
Các nốt đơn độc phổi (SPN) thể hiện trên phim cắt lớp vi tính (CLVT) ngực dưới các dạng: Nốt đặc (SN); bán đặc (PS) và kính mờ (GGO). Nốt được coi là đặc khi nó che khuất các cấu trúc phổi (mạch máu, đuờng dẫn khí); kính mờ là nốt tăng đậm độ nhưng không che khuất các cấu trúc phổi; bán đặc khi nốt kính mờ có thành phần đặc bên trong [1]. Chụp CLVT ngực là phương tiện chủ đạo, dễ thực hiện và thường cho thấy hình ảnh SPN một cách rõ ràng. Một phần ba các ung thu phổi (UTP) thể hiện trên phim là nốt đơn độc và thường là UTBM tuyến. Phát hiện UTP được coi là sớm khi mà tổn thương chỉ có xâm lấn tại chỗ và chưa có di căn xa [1,2,3,4]. UTBMT xâm lấn hiện diện từ 70% đến 90% trong các UTBMT phổi đã đuợc phẫu thuật [1]. Nó là loại UTBM thuờng gặp nhất trong thực hành lâm sàng. Các phân nhóm UTBMT tuyến xâm lấn hiện được phân loại theo thành phần chiếm ưu thế, sau khi đã đuợc phân loại mô học toàn diện, kể cả dưới týp. Trong các tài liệu, các khối u có hình ảnh dễ nhận biết đã được nhấn mạnh, đặc biệt là UTBMT thể Lepidic ưu thế (LPA) [1,3].
Ung thu biểu mô tuyến Lepidic ưu thế, hoặc LPA, là một thuật ngữ đã được sử dụng trong phân loại của WHO năm 2015, cập nhật 2021. Mặc dù người ta đã nhận ra rằng xâm lấn đã xuất hiện song mô hình Lepidic vẫn chiếm ưu thế. LPA đại diện cho sự tăng sinh của tế bào phổi tương tự như thấy trong MIA, song hiện diện ở ít nhất một vị trí, kích thước > 5 mm. Quá trình xâm lấn được kiểm soát bởi sự hiện diện của sự tăng truởng nonlepidic (ống túi phế nang, nhú, nhiều u nhú nhỏ, và/ hoặc tổ chức đệm liên quan với các tế bào u xâm lấn. Ngoài ra, chẩn đoán LPA được nhận diện nếu khối u xâm nhập vào bạch huyết, mạch máu, màng phổi hoặc các vùng hoại tử [2,4].
Trên CT, LPA thường xuất hiện như một nốt PS, với thành phần đặc có kích thước lớn hơn 5 mm (có thể nhỏ hơn 5 mm trên CT ngực ở một số BN). Ðối với các tổn thương nghi ngờ là MIA, khi đường kính lớn hơn 3 cm, thì thuật ngữ LPA nên được sử dụng. Một số nghiên cứu gần đây về ung thư biểu mô tuyến giai đoạn đầu cho thấy LPA có tiên lượng tốt, tỷ lệ sống thêm 5 năm nếu không có bệnh tật khác từ 86% đến 90% [1,3,5].
Việc đo đạc kích thước các thành phần của PS một cách chính xác không hề đơn giản. Bề dày lát cắt, độ phân giải hình ảnh cũng như tình trạng nội tại của đường ranh giới cũng liên quan nhiều đến sự chính xác của phép đo. Nguời ta thấy rằng các sai số cũng là khá lớn khi so sánh kết quả đo bằng tay với phần mềm tự động, kể cả đối với bác sỹ X quang giàu kinh nghiệm [3,5,6].
Huớng dẫn của NCCN 2021, nốt đơn độc PS được phát hiện trên CT có tiêm thuốc cản quang, có thành phần đặc với đường kính lớn > 8mm, ở đối tuợng có nguy cơ UTP cao có thể tiến hành làm sinh thiết xuyên thành ngực làm MBH hoặc phẫu thuật cắt bỏ [7].
Chúng tôi giới thiệu ca bệnh UTP biểu mô tuyến, dạng PS, thể LPA, được phát hiện tình cờ, được chẩn đoán và điều trị tại bệnh viện Phổi trung ương theo hướng dẫn NCCN 2021 để các đồng nghiệp cùng tham khảo.
2. Báo cáo ca bệnh
Bệnh nhân nam, 57 tuổi, đến khám và điều trị tại bệnh viện phổi trung ương vì kiểm tra sức khoẻ đӏnh kỳ, chụp CT ngực phát hiện nốt bất thường phổi phải.
Tiền sử BN hoàn toàn khoẻ mạnh, không hút thuốc, không mắc các bệnh lý đường hô hấp.
Khám lúc nhập viện: BN toàn trạng trong trạng thái bình thường, không ho, không khó thở, không sốt, không phù, không xuất huyết dưới da, hạch ngoại biên không to. Khám hô hấp, tiêu hoá, tim mạch không thấy gì bất thuờng.
Bệnh nhân được làm các xét nghiệm: Realtime PCR Sars – CoV-2, CTM, SHM, NT, điện tim, đo chức năng hô hấp, siêu âm tim, siêu âm ổ bụng, nội soi phế quản, xét nghiệm đông cầm máu cơ bản, một số marker ung thu (Pro GRP, CEA, CYFRA 21-1, SCC), HbSAg, HCV, HIV. Tất cả các kết quả trong giới hạn bình thường hoậc âm tính.
Qua tham khảo phim CT ngực không tiêm thuốc cản quang từ bệnh viện tuyến trước gửi đến, BN được chỉ đӏnh chụp CLVT ngực bằng máy 64 dãy, có tiêm cản quang tĩnh mạch. Chi tiết được thể hiện trong hình 1.
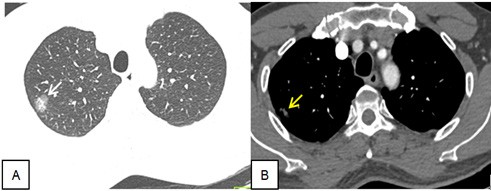
Hình 1. Phim CT ngực bệnh nhân khi vào viện. A (cửa sổ nhu mô): Nốt kính mờ, kích thước 18 x 16mm; trong có phần lõi đặc, kích thước 8×6 mm (mũi tên trắng). B (cửa sổ trung thất sau tiêm cản quang): quan sát thấy phần lõi đặc của nốt kính mờ (mũi tên vàng)
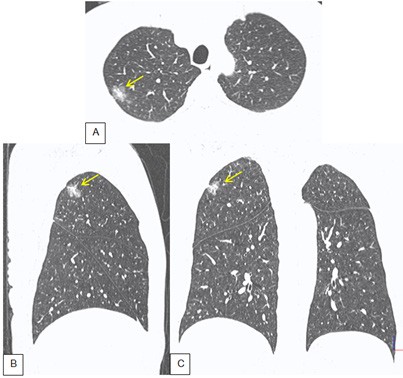
Hình 2. Phim CT ngực bệnh nhân khi vào viện, ảnh dựng MPR ở 3 bình diện. A: Axial; B: Sagital lệch phải; C: Coronal. Nốt bán đặc vị trí phân thuỳ II phổi phải, có dấu hiệu xâm lấn màng phổi tạng.
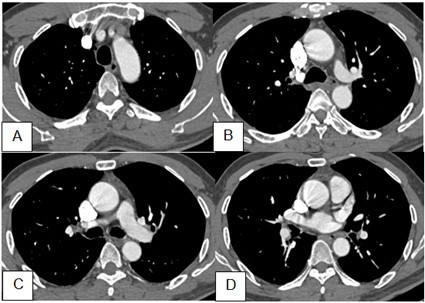
Hình 3. Cửa ổ trung thất sau tiêm trên 4 lát cắt từ trên xuống: không thấy hạch lớn trung thất, rốn phổi
* Kết luận của CT ngực: Theo dõi nốt đơn độc, dạng bán đặc thuỳ trên phổi phải, nhiều khả năng ác tính.
Bệnh nhân được chụp cộng huởng từ sọ não: Kết quả không thấy bất thường.
Bệnh nhân đuợc hội chẩn liên khoa trong viện. Kết luận của hội chẩn đồng thuận với kết luận của chẩn đoán hình ảnh. Vấn đề lựa chọn phuơng cách xâm nhập chẩn đoán được đề nghị: (1) sinh thiết xuyên thành ngực dưới hướng dẫn CLVT; (2) Phẫu thuật nội soi có hỗ trợ VIDEO cắt chọn lọc phần u hình chêm phân thuỳ II phổi phải bằng Stapler, tiến hành cắt lạnh bệnh phẩm phẫu thuật làm GPB tức thì trong mổ, nếu có ác tính sẽ cắt thuỳ trên phổi phải kèm cắt vét toàn bộ hạch rốn phải và trung thất cùng bên.
Bằng kinh nghiệm nhiều năm làm STXTN của chúng tôi phương án (1) đã được loại bỏ vì khả năng âm tính là cao. Việc thực hiện phuơng án (2) theo khuyến cáo của NCCN (Mỹ) hoàn toàn hợp lý trong bối cảnh này. Phương án (2) đã được thực hiện, quá trình thực hiện được mô tả trong phiếu phẫu thuật như sau:
- Bệnh nhân nằm nghiêng góc 90 độ, sát trùng vùng phẫu thuật.
- Ðật 01 Troca khoang liên sườn VII đường nách giữa (camera), quan sát thấy phổi phải cô lập tốt. Rạch da đường 4 cm theo khoang liên sườn IV đường trước bên. Phổi phải dính phải dính vào thành ngực khu vực thuỳ trên; rãnh liên thuỳ lớn và bé đều không hoàn toàn. Tổn thương khối u thuỳ trên phổi phải, kích thuớc 2 x 3 cm. Tiến hành cắt khối này bằng 2 Stapler. Cắt lạnh nhanh bệnh phẩm => kết quả ung thu biểu mô tuyến => chỉ định cắt thuỳ trên phổi phải.
- Tiến hành cắt cầu nhu mô thuỳ trên và giữa bằng 2 Stapler; phẫu tích bộc lộ 2 nhánh tĩnh mạch thuỳ trên và cắt 2 nhánh TM này bằng 1 Stapler mạch. Bộc lộ ÐM phổi phân thuỳ II, động mạch trung thất, sau đó cắt bằng 2 Stapler. Cắt phế quản thuỳ trên bằng 1 stapler. Lấy hạch nhóm 10, 4 bên phải, nhóm 7 => làm GPB.
- Rửa khoang màng phổi bằng nuớc muối sinh lý ấm, kiểm tra phổi nở tốt, kín, không thấy chảy máu các mỏm cắt. Ðặt 1 sonde dẫn lưu, đóng vết mổ theo các lớp giải phẫu.
- Theo dõi sát BN đến khi hồi tỉnh hoàn toàn, các chỉ số sinh tồn ổn đӏnh.
* Kết quả GPB các bệnh phẩm sau mổ: Chi tiết hình ảnh HE bệnh phẩm sau phẫu thuật đuợc thể hiện trong hình 4.
Mảnh sinh thiết vào vùng mô u chỉ có phần nhỏ phổi lành tính. Vùng nhu mô cho thấy phần nhiều có cấu trúc Lepidic với các tế bào u lót phế nang, thay thế các phế bào. Một số vùng khác có cấu trúc nhú và hoặc dạng tuyến. Các tế bào u loại trụ hay hình khối có nhân tăng sắc, ưa kiềm mạnh, tỷ lệ nhân/bào tương tăng cao. Mô đệm có vùng xơ hoá. Kết luận: UTBMT nổi trội thành phần Lepidic.
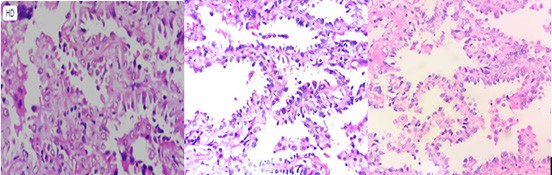
Hình 4. Tiêu bản HE bệnh phẩm sau phẫu thuật (số hiệu TB: 4852.B21)
Tất cả các hạch nhóm 4R, 10R, 7 đều có kết quả: hạch quá sản phản ứng.
Do kết quả MBH ung thư biểu mô tuyến nên mẫu bệnh phẩm đã được xét nghiệm đột biến gen EGFR: kết quả phát hiện thấy đột biến thay thế L858R trên Exon 21 (Exon21 L858R). Ðây là đột biến gene đã được công bố làm tăng tính nhạy cảm của khối u với thuốc điều trị trúng đích; Không phát hiện thấy đột biến T790M trên exon 22 của gen EGFR.
* Chẩn đoán sau phẫu thuật: UTBMT phổi, T1N0M0 (giai đoạn IA), có đột biến EGFR.
Bệnh nhân đã được hội chẩn quyết định phương án điều trị bổ trợ sau phẫu thuật: Sử dụng thuốc đích thế hệ ba Osimertinib 80 mg, 1 viên/ngày. Hiện BN đang dùng liệu trình tháng thứ 5, lâm sàng cho thấy BN đáp ứng tốt với phác đồ này.
Bệnh nhân đã được theo dõi, khám lại định kỳ. BN đã đuợc chụp CT sau 6 tháng kể từ khi phẫu thuật. Kết quả chi tiết đuợc thể hiện trong hình 5 và 6.
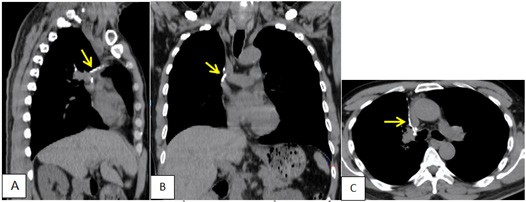
Hình 5. CT ngực BN chụp sau mổ 2 tháng, cửa sổ trung thất trước tiêm cản quang. A: SagitalB: Coronal; C: Axial. A-C: Quan sát thấy các đường may của Stapler khi phẫu thuật cắt thuỳ trên phổi phải (mũi tên)
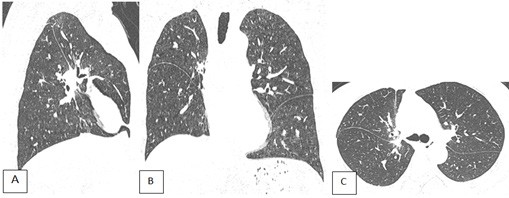
Hình 6. CT ngực BN chụp sau mổ 2 tháng, cửa sổ nhu mô. A: SagitalB: Coronal; C: Axial. A-C: Phổi phải chỉ còn thuỳ giữa và dưới. Không thấy nốt bất thường nhu mô hai phổi.
- Bản dịch Lung-RADS v2022 Tiếng Việt
- Lung-RADS v2022: Đánh giá phân loại và khuyến cáo quản lý
- Fleischner Society 2017: Hướng dẫn quản lý nốt phổi phát hiện tình cờ trên CT
- Tài liệu Hội nghị Chẩn đoán hình ảnh TP. Hồ Chí Minh mở rộng 2025
3. Bàn luận
Các SPN chiếm 1/3 các nốt/khối UTP và việc chứng minh bản chất ác tính của các nốt này luôn là một thách thức song có ý nghĩa vô cùng to lớn với người bệnh vì đây được coi là chẩn đoán ung thu giai đoạn sớm (giai đoạn còn phẫu thuật được). Các nốt SN thường đã có phuơng án tiếp cận chẩn đoán khá rõ ràng, đặc biệt kỹ thuật STXTN duới hướng dẫn CT thường cho kết quả dương tính cao. Các nốt GGO, PS thuờng cho tỷ lệ dương tính rất thấp khi áp dụng kỹ thuật này [2-6]. Tỷ lệ khỏi bệnh, thời gian sống thêm không bệnh phụ thuộc tuyệt đối vào giai đoạn phát hiện bệnh. Giai đoạn I – IIIA được coi là sớm, có thể phẫu thuật và cho kết quả tốt; giai đoạn IIIB vấn đề phẫu thuật cần cân nhắc. Các giai đoạn còn lại (IIIB-IV) không còn chỉ định phẫu thuật [1-3].
Nốt UTP liên quan đến GGO là những thực thể lâm sàng khá phổ biến, có khác biệt về X quang, diễn biến lâm sàng và khả năng sống sót cao. Tuy nhiên, các đặc điểm phân tử và miễn dịch của nốt phổi liên quan đến GGO vẫn chua được nghiên cứu một cách hệ thống. Chen K và cộng sự đã nghiên cứu đặc điểm phân tử và miễn dịch liên quan đến nốt GGO ác tính. Ðánh giá mô GGO được thực hiện bằng cách sử dụng giải trình tự gen, giải trình tự RNA, giải trình tự TCR (thụ thể tế bào T) và phát hiện DNA của u lưu hành trong máu. Kết quả của NC cho thấy UTP liên quan đến GGO biểu hiện gánh nặng đột biến khối u thấp hơn so với các nốt đặc. Phân tích phiên mã cho thấy môi trường miễn dịch kém hoạt động hơn trong các thành phần GGO và các con đường miễn dịch ít xâm nhập vào các tập hợp tế bào miễn dịch, điều này đã được xác nhận bằng cách sử dụng huỳnh quang miễn dịch đa năng. Mất dị hợp tử HLA ít gặp hơn ở ung thu biểu mô tuyến phổi có thành phần GGO. Phân tích DNA của khối u cho thấy việc giải phóng DNA của khối u vào máu ngoại vi có tương quan với kích thước thành phần đặc trong GGO. Kết luận của NC so với UTP biểu hiện bằng nốt đặc, UTP liên quan đến GGO có đặc điểm là chuyển hóa tế bào thấp, ít hoạt động và môi truờng vi miễn dịch kém hoạt động hơn. Cơ chế này có thể giải thích cho quá trình lâm sàng diễn biến chậm của dạng u này [8].
Ðể hỗ trợ cho CÐHA và y học hạt nhân hiện nay một số quốc gia đã tiến hành xét nghiệm methyl hóa DNA không xâm lấn cho những BN có SPN nguy cơ ác tính cao. Liang W và cộng sự đã tiến hành phân tích methyl hóa DNA tế bào ung thu 389 mẫu huyết tương của BN có nốt phổi đơn độc. Kết quả NC: độ nhậy, độ đặc hiệu của phuơng pháp khi chẩn đoán nốt đơn độc ác tính có diện tích dưới đường cong ROC (AUC) là 0,843. Kết quả này vượt trội hơn mô hình theo dõi bằng 18 FDG-PET/CT. Tuy nhiên kỹ thuật này cần chi phí cao, trang thiết bị hiện đại nên khó có thể thực hiện ở các nước kém phát triển [9].
Chen D và cộng sự đã tiến hành nghiên cứu thời gian sống thêm của BN ung thu phổi dạng nốt SN và PS. Kết quả cho thấy thời gian sống thêm sau 5 năm của nhóm BN có UTBMT thể bán đặc (PS) ngắn hơn so với bệnh nhân có ung thư biểu mô tuyến thể đặc (SN) đơn thuần [10].
Kích thước thành phần đặc của nốt PS trên chụp CLVT mặt cắt mỏng đuợc sử dụng cho phân giai đoạn T UTP theo phiên bản 8 của AJJC. Tuy nhiên, tính khả thi của việc sử dụng thành phần đặc để đo yếu tố T trên lâm sàng vẫn còn gây tranh cãi. Fukui M và cộng sự đã NC đánh giá tính khả thi thi khi thực hiện phép đo này trên 859 BN có nốt PS phổi. Kết quả 283 nốt PS có phần đặc khó đo do có bệnh phổi nền (khí phế thũng và viêm phổi). Trong đó 62 tổn thuơng (21,9%) không có khí phế thũng và viêm phổi, khó đo do đặc điểm hình ảnh của khối u. Trong số 62 bệnh nhân, 5 BN không phải là khối u ác tính và 1 BN có kích thước u 33 mm, đã có di căn nốt; 56 tổn thương với kích thuớc khối u ≤30 mm không quan sát thấy di căn nốt, xâm lấn mạch máu và / hoặc bạch huyết. Kết luận của NC: 1/5 số u bán đặc việc đo thành phần đặc rất khó khăn. Hơn nữa, những tổn thuơng này có độ xâm lấn thấp, hầu hết là ở T1 nên việc căn cứ số đo phần đặc để phân loại T có thể rất phức tạp [10].
Ko JP, Kamiya S, Shen L và cộng sự đã nghiên giá trị của phép đo phần rắn nốt PS trên phim CT ngực bằng tay so với kết quả đo bằng phần mềm tự động. Các tác giả đều khuyến cáo nên sử dụng phần mềm đo tự động, ngoài việc đánh giá kích thước phần đặc phần mềm còn đánh giá được thể tích nốt và thời gian nhân đôi thể tích của nốt nên được coi là chỉ số quan trọng trong đánh giá khả năng ác tính. Ðặc biệt quan trọng sự gia tăng các thành phần đặc trên CT là một dấu hiệu quan trọng của sự tiến triển ác tính [11-14].
Chae M và cộng sự đã NC việc các tế bào u xâm lấn ra khoảng không xung quanh (Spread Through Air Spaces – STAS) trên BN UTBMT dạng PS đã cắt phổi chứa u hình chêm (cắt chọn lọc) giai đoạn IA. Trong số 115 BN nghiên cứu đã có 20 BN có STAS. Tỷ lệ không bӏ tái phát trong 5 năm tương ứng là 62,4% và 97,9% ở các truờng hợp có và không mắc STAS (p <0,001), và tỷ lệ sống không bệnh 5 năm là 58,5% và 97,9% ở các truờng hợp có và không mắc STAS, tuơng ứng (p <0,001). Sự hiện diện của STAS liên quan đến tuổi già (p = 0,030), giới tính nam (p = 0,023), hình thái mô học vi nhú chiếm ưu thế (p = 0,004), sự hiện diện của mô hình vi mao mạch (p <0,001), xâm lấn mạch bạch huyết (p <0,001) và thành phần xâm lấn lớn hơn (p <0,001). Kết luận của NC: STAS có thể là một yếu tố tiên lượng quan trọng ở bệnh nhân UTBMT phổi dạng PS, giai đoạn IA sau khi cắt bỏ u hình chêm. Ðánh giá hiệu quả và giám sát sau phẫu thuật có thể giúp cải thiện kết quả ở những bệnh nhân có nốt nhỏ, đặc biệt là khi có STAS kèm theo [14].
Mazzone PJ và cộng sự gần đây đã công bố một nghiên cứu tổng quan về nốt đơn độc phổi tại Mỹ. Các nốt phổi được xác đӏnh ở khoảng 1,6 triệu bệnh nhân mỗi năm ở Mỹ và đuợc phát hiện ở trên khoảng 30% hình ảnh CLVT ngực. Ít nhất 95% tổng số nốt phổi đuợc xác định là lành tính, thường là u hạt hoặc hạch trong phổi. Các nốt càng nhỏ càng có nhiều khả năng là lành tính. Các nốt ở phổi được phân loại là nhỏ đặc (<8 mm), lớn đặc hơn (≥8 mm) và dưới đặc (subsolid). Các nốt dưới đặc được chia thành các nốt GGO (không có thành phần đặc) và một phần đặc (cả GGO và các thành phần đặc). Xác suất ác tính là dưới 1% đối với tất cả các nốt nhỏ hơn 6 mm và 1% đến 2% đối với các nốt 6 mm đến 8 mm. Các nốt có kích thước từ 6 mm đến 8 mm có thể được theo dõi bằng chụp CT ngực lặp lại trong 6 đến 12 tháng, tùy thuộc vào sự hiện diện của các yếu tố nguy cơ của BN và các đặc điểm hình ảnh liên quan đến bệnh ác tính phổi, đánh giá lâm sàng về xác suất của bệnh ác tính và sở thích của nguời bệnh. Việc điều trị một cá thể có nốt phổi đặc 8 mm hoặc lớn hơn cũng dựa trên các tiêu chí trên. Các lựa chọn xử trí bao gồm theo dõi về hình ảnh bằng chụp CT ngực, chụp PET/CT, sinh thiết không phẫu thuật với nội soi phế quản hoặc sinh thiết kim xuyên thành ngực và phẫu thuật cắt bỏ. Các nốt phổi đặc một phần đuợc quản lý theo kích thước của thành phần đặc. Các thành phần đặc lớn hơn có liên quan đến nguy cơ mắc bệnh ác tính cao hơn. Nốt phổi GGO có xác suất ác tính từ 10% đến 50% khi chúng tồn tại sau 3 tháng và có đường kính lớn hơn 10 mm. Một nốt ác tính có bề ngoài hoàn toàn là GGO thường phát triển chậm. Phương pháp nội soi phế quản sinh thiết và sinh thiết kim xuyên thành ngực hiện nay mang lại độ nhạy từ 70% đến 90% cho chẩn đoán ung thư phổi. Kết luận của NC: Các nốt phổi đuợc xác định ở khoảng 1,6 triệu nguời mỗi năm ở Mỹ và khoảng 30% các hình ảnh CT ngực. Việc điều trị một cá thể có nốt phổi nên căn cứ vào xác suất ác tính, tính an toàn của kỹ thuật, khả năng xét nghiệm bổ sung và sở thích của người bệnh [6].
4. Kết luận
Các nốt đơn độc phổi rất thường gặp trong thực hành lâm sàng, chiếm 1/3 các trường hợp được chẩn đoán UTP. Hình thái xuất hiện cũng như type MBH của nốt liên quan nhiều đến tiên lượng bệnh. Nốt PS, dạng LPA đuợc coi là phát hiện sớm của UTBMT phổi. Qua báo cáo ca bệnh cùng một số vấn đề tổng quan, chúng tôi mong muốn cùng các đồng nghiệp nhìn lại toàn bộ các vấn đề về tiếp cận chẩn đoán cũng nhu phương cách điều trị căn bệnh này.
Tài liệu tham khảo
- W. Richard Webb and Charles B. Higgins. Thoracic Imaging: Pulmonary and Cardiovascular Radilogy. 2017; 3 E; p. 275 – 305.
- Matsunaga T, Suzuki K, Takamochi K, Oh S. What is the radiological definition of part-solid tumour in lung cancer?. Eur J Cardiothorac Surg. 2017 Feb 1;51(2):242-247. doi: 10.1093/ejcts/ezw344.PMID: 28119328
- Travis WD, Asamura H, Bankier AA et al.The IASLC Lung Cancer Staging Project: Proposals for Coding T Categories for Subsolid Nodules and Assessment of Tumor Size in Part-Solid Tumors in the Forthcoming Eighth Edition of the TNM Classification of Lung Cancer. J Thorac Oncol. 2016 Aug;11(8):1204-1223. doi: 10.1016/j. jtho.2016.03.025. Epub 2016 Apr 21.PMID: 27107787
- Wu G, Woodruff HC, Shen Jet al. Diagnosis of Invasive Lung Adenocarcinoma Based on Chest CT Radiomic Features of Part-Solid Pulmonary Nodules: A Multicenter Study. Radiology. 2020 Nov;297(2):451-458. doi: 10.1148/radiol.2020192431. Epub 2020 Aug 25.PMID: 32840472
- Zhang Y, Fu F, Chen H. Management of Ground-Glass Opacities in the Lung Cancer Spectrum. Ann Thorac Surg. 2020 Dec;110(6):1796-1804. doi: 10.1016/j.athoracsur.2020.04.094. Epub 2020 Jun 7.PMID: 32525031
- Mazzone PJ, Lam L. Evaluating the Patient With a Pulmonary Nodule: A Review. JAMA. 2022 Jan 18;327(3):264-273. doi: 10.1001/jama.2021.24287.PMID: 35040882
- National Comprehensive Cancer Network. 2021. Lung cancer screening. Version 1.2021
- Chen K, Bai J, Reuben A, et al. Multiomics Analysis Reveals Distinct Immunogenomic Features of Lung Cancer with Ground-Glass Opacity. Am J Respir Crit Care Med. 2021 Nov 15;204(10):1180-1192. doi: 10.1164/rccm.202101-0119OC.PMID: 34473939
- Liang W, Chen Z, Li C, et al. Accurate diagnosis of pulmonary nodules using a noninvasive DNA methylation test. J Clin Invest. 2021 May 17;131(10):e145973. doi: 10.1172/JCI145973.PMID: 33793424
- Fukui M, Takamochi K, Ouchi T, et al. Evaluation of solid portions in non-small cell lung cancer-the solid part is not always measurable for clinical T factor. Jpn J Clin Oncol. 2021 Jan 1;51(1):114-119. doi: 10.1093/jjco/hyaa181.PMID: 33094807
- Ko JP, Naidich DP. Current readings: radiologic interpretation of the part-solid nodule: clinical relevance and novel technologies. Semin Thorac Cardiovasc Surg. 2014 Summer;26(2):145-56. doi: 10.1053/j.semtcvs.2014.07.001. Epub 2014 Jul 16.PMID: 25441005
- Kamiya S, Iwano S, Umakoshi H, et al. Computer-aided Volumetry of Part-Solid Lung Cancers by Using CT: Solid Component Size Predicts Prognosis. Radiology. 2018 Jun;287(3):1030-1040. doi: 10.1148/radiol.2018172319. Epub 2018 Mar 14.PMID: 29533722
- Ye T, Deng L, Wang S, et al. Lung Adenocarcinomas Manifesting as Radiological Part-Solid Nodules Define a Special Clinical Subtype. J Thorac Oncol. 2019 Apr;14(4):617-627. doi: 10.1016/j.jtho.2018.12.030. Epub 2019 Jan 17.PMID: 30659988
- Chae M, Jeon JH, Chung JH, et al. Prognostic significance of tumor spread through air spaces in patients with stage IA part-solid lung adenocarcinoma after sublobar resection. Lung Cancer. 2021 Feb;152:21-26. doi: 10.1016/j.lungcan.2020.12.001. Epub 2020 Dec 5.PMID: 33338924
Trang web đang upload liên tục các video bài giảng và tài liệu chẩn đoán hình ảnh. Để nhận thông báo về các bài viết mới nhất, vui lòng đăng ký Nhận bài viết mới và theo dõi Kênh Youtube















