Bài viết trong series DẤU HIỆU CHẨN ĐOÁN HÌNH ẢNH trình bày các dấu hiệu hình ảnh gợi ý hoặc đặc hiệu trên XQ, CT, MRI, Siêu âm.
Tiêu đề: Cập nhật các phương pháp chẩn đoán sớm ung thư phổi
Tác giả: Đào Ngọc Bằng, Tạ Bá Thắng – Bệnh viện Quân y 103, Học viện Quân y
Nguồn: Tạp chí Y Dược học Quân sự, Số 1 (2023)
Tóm tắt
Ung thư phổi (UTP) là một trong các loại ung thư thường gặp nhất và là nguyên nhân gây tử vong hàng đầu trong các bệnh ung thư trên thế giới. Chẩn đoán sớm có vai trò rất quan trọng trong quyết định phương pháp điều trị và tiên lượng cho bệnh nhân (BN) UTP. Nhiều phương pháp đã được áp dụng trong chẩn đoán sớm UTP, trong đó chụp cắt lớp vi tính (CLVT) ngực liều thấp, nội soi phế quản và các phương pháp sinh học phân tử đã chứng minh hiệu quả rõ rệt. Mỗi phương pháp chẩn đoán có vai trò riêng. Trong khi nội soi phế quản sinh thiết được ứng dụng chẩn đoán những tổn thương niêm mạc tại phế quản trung tâm, chụp CLVT ngực liều thấp có thể áp dụng để sàng lọc các khối u ở phế quản ngoại vi, vị trí nội soi phế quản không quan sát được. Ngoài ra, phương pháp sinh thiết lỏng sử dụng các dấu ấn sinh học là một phương pháp tiềm năng. Sự kết hợp các phương pháp chẩn đoán sẽ giúp cho bác sĩ lâm sàng chẩn đoán sớm UTP, chỉ định phương pháp điều trị hợp lý và tiên lượng chính xác cho BN, góp phần nâng cao hiệu quả điều trị UTP trong thực hành lâm sàng.
Từ khóa: Ung thư phổi; Chụp cắt lớp vi tính liều thấp; Nội soi phế quản chẩn đoán; Sinh thiết lỏng.
Đặt vấn đề
UTP là một trong các loại ung thư thường gặp nhất và là nguyên nhân gây tử vong hàng đầu trong các bệnh ung thư trên thế giới. Năm 2020, theo Tổ chức Y tế Thế giới có 2.206.771 ca UTP mới mắc và số ca chết do UTP là 1.796.144, trong đó nam giới chiếm 14,3%, nữ giới 8% số ca tử vong do ung thư [1]. Tại Việt Nam, UTP chiếm khoảng 14,4% các loại ung thư được chẩn đoán, trong đó nam giới chiếm 18,9% (đứng thứ hai sau ung thư gan) và nữ giới chiếm 9,1% (đứng thứ hai sau ung thư vú). UTP cũng là nguyên nhân tử vong đứng thứ hai do bệnh ung thư [2]. UTP chia làm 2 nhóm, bao gồm: Ung thư tế bào nhỏ và không tế bào nhỏ. Cùng với sự phát triển của y học, các phương pháp điều trị ung thư ngày càng có hiệu quả, đặc biệt đối với ung thư không tế bào nhỏ. Từ năm 2015 – 2016, tỷ lệ thời gian sống thêm trong 2 năm của ung thư không tế bào nhỏ là 42% so với 34% từ năm 2009 – 2010. Tuy nhiên, kết quả điều trị phụ thuộc nhiều vào đặc điểm mô bệnh học và giai đoạn khối u. Các BN UTP khi phát hiện bệnh thường ở giai đoạn muộn, với tỷ lệ 70 – 80% UTP không tế bào nhỏ ở giai đoạn III – IV [3]. Thời gian sống thêm 5 năm giảm dần theo giai đoạn bệnh, với giai đoạn tổn thương UTP khu trú là 55% so với 4% ở giai đoạn UTP đã có di căn [4]. Chính vì vậy, việc chẩn đoán sớm UTP có vai trò rất quan trọng trong quyết định phương pháp điều trị và tiên lượng cho BN UTP. Nhiều phương pháp đã được áp dụng trong chẩn đoán sớm UTP, trong đó chụp CLVT ngực liều thấp, nội soi phế quản và các phương pháp sinh học phân tử đã chứng minh hiệu quả rõ rệt. Các phương pháp này sẽ được làm rõ trong bài tổng quan này.
Chụp cắt lớp vi tính liều thấp
Trước đây, sàng lọc UTP thường sử dụng phương pháp chụp X-quang ngực quy ước, được áp dụng cho những BN có nguy cơ cao như: Hút thuốc lá trên 30 bao/năm… Tuy nhiên, các nghiên cứu gần đây cho thấy hiệu quả rõ rệt của chụp CLVT liều thấp (Low-dose comptued tomography-LDCT) so với chụp X-quang quy ước trong chẩn đoán sớm UTP.
Chụp CLVT liều thấp cho phép xác định các nốt phổi bằng cách sử dụng liều bức xạ thấp nhất có thể. Điều này có thể thực hiện được thông qua việc sử dụng dòng điện và điện áp thấp hơn. Thử nghiệm tầm soát phổi Quốc gia (National Lung Screening Trial-NLST) đã thực hiện giảm liều bức xạ thông qua giảm dòng điện, với điện áp đỉnh là 120 kVp (140 kVp cho những BN béo), cường độ dòng điện từ 40 mA hoặc thấp hơn. Tùy thuộc vào máy chụp CLVT, liều hiệu quả trung bình là 1,4 milliSievert (mSv). Quá trình chụp CLVT được thực hiện trong thì hít vào mà không sử dụng chất cản quang tĩnh mạch. Hình ảnh chụp CLVT liều thấp trong chẩn đoán sớm UTP bao gồm: Nốt mờ đặc, nốt mờ bán đặc và hình ảnh nốt kính mờ (Hình 1), trong đó nốt mờ là hình ảnh hay gặp nhất [5, 6].
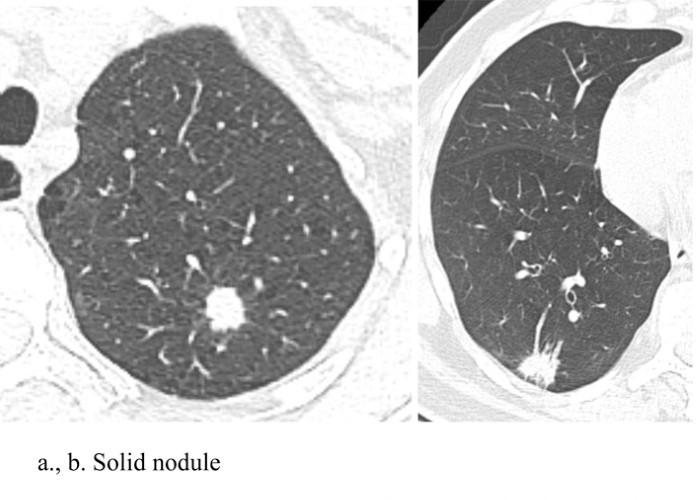
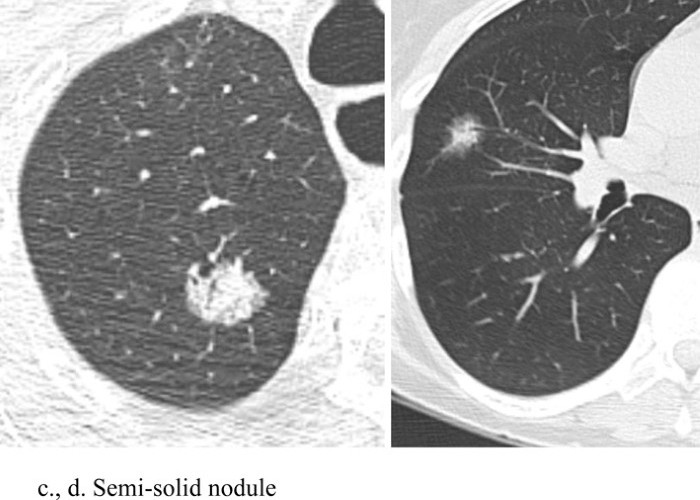
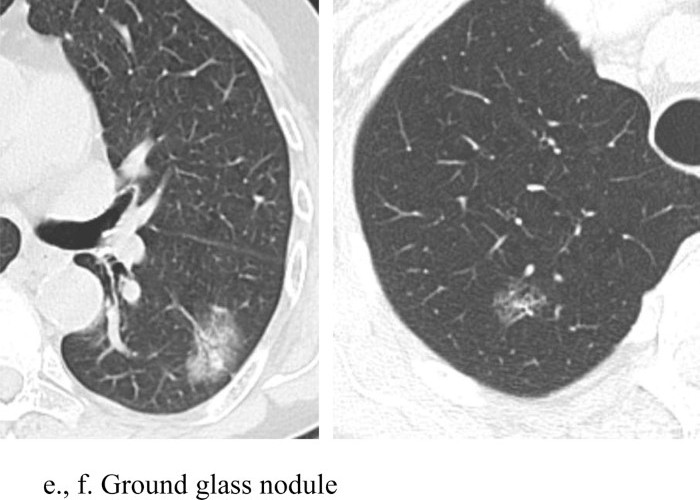
Hình 1: Nốt mờ đặc (a, b), bán đặc (c ,d) và nốt kính mờ (e, f).
Nguồn: Chiles C. (2014) [6].
Thử nghiệm tầm soát phổi Quốc gia tại Mỹ, được thực hiện từ năm 2002 – 2009, là một nghiên cứu ngẫu nhiên, đa trung tâm được thiết kế để sàng lọc bằng CLVT liều thấp có thể giảm tỷ lệ tử vong do UTP so với sàng lọc bằng X-quang phổi quy ước ở nhóm dân số có nguy cơ cao. Những người tham gia được chụp CLVT liều thấp hoặc chụp X-quang phổi một lần hàng năm trong ba năm. Kết quả cho thấy việc tầm soát bằng CLVT liều thấp có hiệu quả hơn chụp X-quang phổi quy ước trong chẩn đoán sớm UTP, với tỷ lệ 292/26306 (1,11%) so với 190/26035 (0,73%), trong đó tỷ lệ chẩn đoán sớm BN UTP không tế bào nhỏ giai đoạn IA chiếm 48,9% [7].
Phân tích đặc điểm của nốt mờ trên hình ảnh chụp CLVT liều thấp, bác sĩ lâm sàng có thể định hướng khả năng lành hay ác tính của nốt mờ, từ đó đưa ra các phương pháp xử trí hợp lý [8, 9].
Bảng 1: Đặc điểm nốt mờ định hướng lành tính hay ác tính
| Đặc điểm | Khả năng nốt lành tính | Khả năng nốt ác tính |
|---|---|---|
| Bờ | Đều | Không đều, có tua gai |
| Vôi hóa | Đồng tâm, trung tâm hoặc giống bỏng ngô | Thường không có vôi hoá hoặc vôi hoá lệch tâm |
| Tỷ trọng | Đồng nhất | Không đồng nhất |
| Thời gian tăng gấp đôi thể tích | Ít hơn 1 tháng hoặc trên 1 năm | 1 tháng đến 1 năm |
| Kích thước | < 5 mm | > 10 mm |
Nguồn: Cruickshank A. và CS (2019) [8].
Bảng 2: Xử trí nốt mờ tròn theo hướng dẫn tổ chức Fleischner 2017.
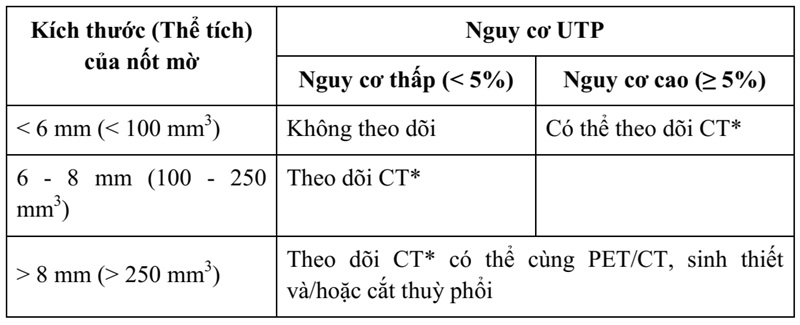
* (Thời gian và thời hạn của theo dõi CT phụ thuộc vào kích thước và sự xuất hiện nốt mờ), CT (computed tomography), PET (positron emission tomography).
Nguồn: MacMahon H. và CS (2017) [9].
Tháng 1/2013, Hiệp hội Ung thư Mỹ đã ban hành các hướng dẫn sau đây về tầm soát UTP, cụ thể: “Các bác sĩ lâm sàng tiếp cận với các trung tâm tầm soát và điều trị UTP chất lượng cao, quy mô lớn nên bắt đầu tầm soát với những BN khỏe mạnh từ 55 – 74 tuổi, có tiền sử hút thuốc ít nhất 30 bao/năm và hiện đang hút thuốc hoặc đã dừng hút trong vòng 15 năm qua. Bác sĩ lâm sàng cần thông báo và chia sẻ thông tin liên quan đến những lợi ích, hạn chế và tác hại tiềm ẩn liên quan đến việc tầm soát UTP bằng chụp CLVT liều thấp trước khi đưa ra bất kỳ quyết định bắt đầu tầm soát UTP” [10]. Tuy nhiên, chụp CLVT liều thấp cũng có một số nhược điểm, bao gồm tăng tiếp xúc bức xạ, giá thành cao, chẩn đoán quá mức, tăng căng thẳng cho những người có kết quả dương tính giả, đồng thời có thể âm tính giả ở những BN có tổn thương sớm ở niêm mạc phế quản trung tâm [6]. Vì vậy, sự kết hợp chụp CLVT liều thấp với nội soi phế quản tăng hiệu quả phát hiện sớm UTP ở những BN có nguy cơ UTP cao.
- Lung-RADS v2022: Đánh giá phân loại và khuyến cáo quản lý
- Fleischner Society 2017: Hướng dẫn quản lý nốt phổi phát hiện tình cờ trên CT
- Tài liệu Hội nghị Chẩn đoán hình ảnh TP. Hồ Chí Minh mở rộng 2025
Nội soi phế quản
Nội soi phế quản ống mềm là kỹ thuật được ứng dụng rộng rãi trong chẩn đoán UTP, được chỉ định cho tất cả BN nghi ngờ bị UTP, với độ nhạy cao đối với tổn thương đường thở trung tâm, nhưng có độ nhạy thấp với các tổn thương ngoại vi, đặc biệt các tổn thương có đường kính < 2 cm. Hơn nữa, nó cho phép lập kế hoạch phẫu thuật chính xác thông qua việc đánh giá bề mặt, vị trí và mức độ xâm lấn của khối u, nhu động dây thanh âm và lòng đường thở [11]. Tuy nhiên, các tổn thương sớm của niêm mạc phế quản rất khó phát hiện chỉ dưới nội soi phế quản sử dụng ánh sáng trắng thông thường. Vì vậy, nhiều nhiều phương pháp nội soi đã được phát triển và ứng dụng chẩn đoán sớm UTP, trong đó các phương pháp sử dụng ánh sáng huỳnh quang, dải sáng hẹp, nội soi siêu âm và nội soi phế quản có độ phóng đại cao đã được chứng minh giúp tăng tỷ lệ chẩn đoán và sinh thiết chính xác vào vị trí tổn thương.
1. Nội soi phế quản huỳnh quang
Nội soi phế quản huỳnh quang (AFB – Autofluorescence bronchoscopy) là phương pháp nội soi phế quản sử dụng ánh sáng huỳnh quang để xác định mô phế quản bình thường, loạn sản và ung thư tại chỗ. Mô bình thường chứa các fluorophores nội sinh, bao gồm tryptophan, collagen, elastin và porphyrin, hấp thụ và phát ra huỳnh quang màu xanh lục khi được chiếu sáng bằng ánh sáng tím hoặc xanh lam. Tại các vị trí bất thường, với nồng độ chất huỳnh quang khác nhau, có thể phát ra ánh sáng đỏ, tím hoặc đỏ tươi (Hình 2) [12].
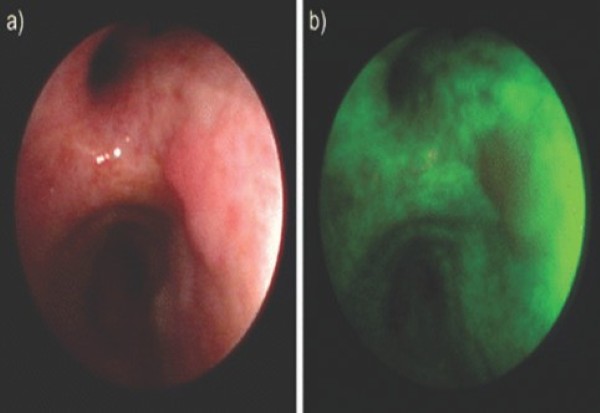
Hình 2: Tổn thương niêm mạc phế quản dưới ánh sáng huỳnh quang.
Nguồn: Andolfi A. et al. (2016) [11].
Nhiều nghiên cứu thực hiện nội soi phế quản sử dụng ánh sáng huỳnh quang với nhiều hệ thống huỳnh quang khác nhau, kết hợp với ánh sáng trắng đã làm tăng hiệu quả chẩn đoán sớm các tổn thương tại phế quản trung tâm, với độ nhạy cao hơn hẳn so với nội soi ánh sáng trắng thông thường trong chẩn đoán tiền ung thư. Tuy nhiên, độ đặc hiệu thấp hơn nội soi ánh sáng trắng do nội soi ánh sáng huỳnh quang có thể cho các hình ảnh dương tính giả, thường gặp trong các trường hợp: Viêm, nhiễm trùng hoặc chấn thương, do lưu lượng máu và sự trao đổi chất cao làm tăng khả năng hấp thụ ánh sáng, làm giảm quá trình tự phát huỳnh quang màu xanh lục trong mô (Bảng 3) [12].
Bảng 3: Nội soi phế quản huỳnh quang trong chẩn đoán sớm UTP.
| Tác giả | Hệ thống huỳnh quang | Độ nhạy (%) | Độ đặc hiệu (%) |
|---|---|---|---|
| Chiyo M. | LIFE | 96,7 | 36,6 |
| Häuβinger L. | D-Light | 82,3 | 58,4 |
| Ueno K. | AFI | 94,7 | 71,1 |
| Chhajed P.N. | LIFE | 96 | 23 |
| Lam B. | SAFE-1000 | 91,7 | 26,4 |
| Stringer M.R. | LIFE | 84,4 | 60,7 |
| Hanibuchi M. | SAFE-1000 | 96,8 | 56,1 |
| Beamis J.F. | D-Light | 61,2 | 75,3 |
| Ernst A. | D-Light | 66 | 73 |
| Hirsch F.R. | LIFE | 73 | 46 |
| Edell E. | Onco-LIFE | 44 | 75 |
| Cetti E.J. | AFI | 93,3 | 81,8 |
Nguồn: Zaric B. et al. (2016) [12].
2. Nội soi phế quản dải sáng hẹp
Nội soi phế quản dải sáng hẹp (NBI Narrow band imaging) là công nghệ nội soi có thể đánh giá chính xác hình ảnh kiến trúc vi mạch nội phế quản khi mô được chiếu xạ bởi hai dải sóng hẹp của ánh sáng: Dải hẹp màu xanh lam (390 – 445 nm), được hấp thụ bởi lớp niêm mạc bề mặt mao mạch và dải hẹp màu xanh lá cây (530 – 550 nm), được hấp thụ bởi hemoglobin trong các mạch máu nằm dưới niêm mạc sâu hơn. Sinh thiết niêm mạc phế quản qua nội soi được thực hiện tại các vị trí thay đổi hình ảnh niêm mạc trên nội soi dải sáng hẹp. Nhiều nghiên cứu đã chứng minh rằng nội soi dải sáng hẹp vượt trội hơn so với nội soi phế quản ánh sáng trắng trong việc phát hiện UTP sớm và xâm lấn ở đường thở trung tâm, với độ nhạy và độ đặc hiệu cao. Đồng thời, nó cũng có thể đánh giá sự xâm lấn của khối u và hướng dẫn chiến lược phẫu thuật điều trị trong các tổn thương đường thở trung tâm. Tổng hợp kết quả từ 6 nghiên cứu, Zhu J. và CS đã đưa ra bảng tổng kết đánh giá độ nhạy và độ đặc hiệu của nội soi dải sáng hẹp trong chẩn đoán sớm UTP (Bảng 4) [13].
Bảng 4: Nội soi phế quản dải sáng hẹp chẩn đoán sớm UTP
| Các đặc điểm của nghiên cứu | Số lượng nghiên cứu | Số BN (n) | Độ nhạy (%) | Độ đặc hiệu (%) |
|---|---|---|---|---|
| Tiến cứu | 5 | 534 | 85 | 81 |
| ≥ 50 BN | 4 | 512 | 85 | 86 |
| Sử dụng hệ thống EVIS LUCERA | 4 | 499 | 86 | 85 |
| Kết quả đầu ra | 3 | 303 | 86 | 67 |
| Phân tích từng BN | 4 | 450 | 78 | 83 |
| Mù | 5 | 534 | 85 | 81 |
| Không nhóm chứng | 4 | 450 | 78 | 83 |
Nguồn: Zhu J. và cộng sự (2017) [13].
3. Nội soi phế quản độ phóng đại cao
Nội soi phế quản độ phóng đại cao (HMB – High magnification bronchovideoscopy) là hệ thống nội soi phế quản ánh sáng trắng có thể quan sát mạng lưới mạch máu của niêm mạc phế quản với khả năng phóng đại từ 55 – 110 lần trên màn hình video 14 inch, nhờ sự kết hợp của hệ thống quan sát video cho chế độ xem phóng đại cao và hệ thống sợi định hướng quan sát ở đầu ống nội soi phế quản. Nó có đường kính ngoài 6 mm và độ sâu quan sát từ 1 – 3 mm [14].
Một nghiên cứu đã chứng minh hiệu quả của nội soi độ phóng đại cao so với nội soi phế quản huỳnh quang đơn thuần. Tác giả nhận thấy nội soi độ phóng đại cao có thể phát hiện loạn sản chính xác hơn so với nội soi phế quản huỳnh quang đơn thuần, cho thấy độ nhạy và độ đặc hiệu lần lượt là 71,4 và 90,9%. Đặc biệt, sự tăng trưởng mạch máu và mạng lưới phức tạp của các mạch quanh co được cho là gợi ý cho chứng loạn sản phế quản, và tỷ lệ diện tích mạch máu ở tổn thương tiền ác tính cao hơn đáng kể so với viêm phế quản [14]. Các nghiên cứu kết hợp giữa nội soi độ phóng đại cao và nội soi dải sáng hẹp cũng chứng minh tăng hiệu quả chẩn đoán UTP sớm [9].
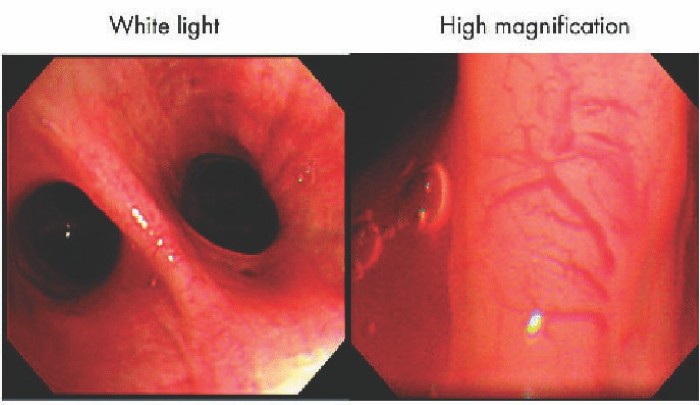
Hình 3: Hình ảnh nội soi ánh sáng trắng và nội soi độ phóng đại cao.
Nguồn: Andolfi A. et al. (2016) [11].
4. Nội soi phế quản siêu âm
Nội soi phế quản siêu âm là phương pháp nội soi phế quản kết hợp siêu âm để chẩn đoán và định hướng sinh thiết làm xét nghiệm mô bệnh. Có 2 loại đầu dò siêu âm: Đầu dò lồi và đầu dò toả tia. Nội soi phế quản siêu âm có hiệu quả cao trong chẩn đoán giai đoạn UTP, nhờ vào kỹ thuật chọc hút xuyên thành phế quản chẩn đoán các hạch di căn trong trung thất. Đồng thời, kỹ thuật cũng giúp đánh giá sự thay đổi về cấu trúc của niêm mạc phế quản, định hướng sinh thiết vào vị trí tổn thương [11].
Nhiều nghiên cứu đã được tiến hành nhằm đánh giá vai trò của nội soi phế quản siêu âm trong chẩn đoán sớm UTP. Kết quả các nghiên cứu đã chứng minh độ nhạy và độ đặc hiệu của kỹ thuật cao (Bảng 5) [15].
Bảng 5: Nội soi phế quản siêu âm trong chẩn đoán UTP.
| Tác giả, năm | Số BN (n) | Độ nhạy (%) | Độ đặc hiệu (%) | Độ chính xác (%) |
|---|---|---|---|---|
| Herth, 2008 | 124 | 76 | 100 | 77 |
| Szlubowski, 2010 | 61 | 67 | 86 | 80 |
| Zielinski, 2013 | 88 | 64 | 100 | NR |
| Szlubowski, 2014 | 106 | 67 | 96 | 81 |
| Nasir, 2014 | 32 | 50 | 100 | 89 |
| Genestreti, 2015 | 14 | 50 | 60 | NR |
| Çetinkaya, 2017 | 44 | 82 | 100 | 89 |
| Muthu, 2018 | 574 | 67 | 99 | NR |
| Jiang, 2020 | 558 | 65 | 99 | NR |
Nguồn: Muriana P. et al. (2016) [15].
Phương pháp sinh học phân tử
Phương pháp sinh học phân tử được thực hiện dựa vào nhóm kỹ thuật sinh thiết lỏng. Sinh thiết chất lỏng là một công nghệ mới nổi với vai trò tiềm năng trong việc tầm soát và phát hiện sớm UTP. Một số dấu ấn sinh học trong máu đã được xác định và hiện đang được nghiên cứu, trong đó các tế bào khối u trong máu (Circulating tumor cell – CTC), DNA tế bào u tự do (cell-free DNA – cfDNA), các siêu RNA (micro-RNAs), các exosome có nguồn gốc từ khối u và các tiểu cầu trưởng thành từ khối u là những ứng dụng tiềm năng thực hành lâm sàng chẩn đoán UTP.
Các tế bào khối u trong máu và DNA tế bào u tự do là những dấu ấn sinh học nghiên cứu nhiều nhất khi thực hiện sinh thiết lỏng. Các tế bào khối u trong máu do khối u nguyên phát giải phóng có thể được phát hiện trong máu và không chỉ là một phương pháp chẩn đoán hiệu quả, mà còn có thể xác định đặc điểm phân tử của khối u, thông qua thông tin DNA, RNA và protein thu được. Việc phân tích các đoạn gen và tình trạng đột biến giúp cho người bác sĩ lâm sàng lập kế hoạch điều trị và tiên lượng cho các BN UTP. Các tế bào khối u giải phóng các đoạn DNA vào máu hoặc dịch cơ thể, có thể nước tiểu hoặc dịch màng phổi. Các BN ung thư có nồng độ DNA tế bào u tự do cao hơn so với những người khỏe mạnh. Bên cạnh đó, do thể tích khối u tương quan với sự thay đổi và chết của tế bào, nồng độ DNA của khối u (circulating tumor DNA – ctDNA) trong tuần hoàn tăng theo kích thước khối u. Vì vậy, các phương pháp xét nghiệm chẩn đoán sinh học phân tử từ sinh thiết lỏng có độ nhạy thấp nhưng có độ đặc hiệu cao trong chẩn đoán sớm UTP, đặc biệt khi phân tích các gen và tình trạng đột biến gen trên các tế bào u tự do lưu hành trong máu. Kết quả này đã được chứng minh qua nhiều nghiên cứu, với số lượng BN lớn (Bảng 4). Độ nhạy và độ đặc hiệu của chẩn đoán phụ thuộc đặc điểm nhóm BN nghiên cứu và kỹ thuật thực hiện [16].
Bảng 6: Nồng độ DNA tế bào u tự do huyết tương chẩn đoán UTP.
| Tác giả | Kỹ thuật | Số BN (n) | Độ nhạy (%) | Độ đặc hiệu (%) |
|---|---|---|---|---|
| Gautschi (2004) | RT-PCR | 185 | – | 98 |
| Ludovini (2008) | RT-PCR | 76 | 80 | 61 |
| Szpechcinski (2015) | RT-PCR sử dụng β-actene người | 65 | 90 | 81 |
| Paci (2009) | RT-PCR sử dụng hTERT | 151 | 86 | 47 |
| Catarino (2012) | RT-PCR sử dụng hTERT | 104 | 79 | 83 |
| Herrera (2005) | RT-PCR sử dụng β-actene người | 25 | 48 | 100 |
Bảng 7: Phân tích DNA tế bào u tự do huyết tương chẩn đoán UTP.
| Tác giả | Kỹ thuật | Thay đổi di truyền | Số BN (n) | Độ nhạy (%) | Độ đặc hiệu (%) |
|---|---|---|---|---|---|
| Zhao (2013) | Làm giàu đột biến PCR và giải trình tự | Đột biến EGFR (exon 19 và 20) và EGFR exon 19 mất đoạn | 111 | 36 | 96 |
| Jing (2014) | Phân tích HRM | Đột biến EGFR (exon 18, 19, 20 và 21) | 120 | 78 | 97 |
| Wan (2018) | ARMS-PCR | Đột biến EGFR (xóa exon 19, T790M, L858R) | 284 | 14 | 92 |
| Wei (2018) | EFIRM | Đột biến EGFR (xóa exon 19 và L858R) | 21 | 77 và 92 | 95 |
| Cohen (2018) | Miễn dịch NGS và protein | 8 protein và 16 gen liên quan đến ung thư | 1005 | 790 | 99 |
| Newman (2014) | CAPP-Seq | 139 gen liên quan đến ung thư | 17 | 85 | 96 |
| Guo (2016) | NGS | 50 gen liên quan đến ung thư | 41 | 69 | 93 |
| Leung (2020) | COLD | KRAS, EGFR, và TP53 | 192 | 75 | 89 |
Mặc dù các dấu ấn sinh học có nguồn gốc từ sinh thiết lỏng cho thấy kết quả đầy hứa hẹn trong việc phát hiện sớm UTP, nhưng hiện nay chưa có bằng chứng ho việc sử dụng trong việc sàng lọc hoặc chẩn đoán sớm UTP trong thực hành lâm sàng. Các dấu ấn sinh học này vẫn còn hạn chế bởi tỷ lệ đáng kể âm tính giả và xét nghiệm huyết tương âm tính vẫn cần thiết phải sinh thiết làm xét nghiệm mô bệnh học khẳng định chẩn đoán, đặc biệt trong các trường hợp UTP giai đoạn sớm, số lượng tế bào u lưu hành trong máu thấp, độ nhạy của kỹ thuật không cao.
Kết luận
Mỗi phương pháp chẩn đoán có vai trò riêng trong chẩn đoán sớm UTP. Nội soi phế quản sinh thiết được ứng dụng chẩn đoán những tổn thương niêm mạc tại phế quản trung tâm, chụp CLVT ngực liều thấp có thể áp dụng để sàng lọc các khối u ở phế quản ngoại vi, vị trí nội soi phế quản không quan sát được. Ngoài ra, phương pháp sinh thiết lỏng sử dụng các dấu ấn sinh học là một phương pháp tiềm năng đã và đang tiếp tục được nghiên cứu. Kết hợp các phương pháp chẩn đoán sẽ giúp cho bác sĩ lâm sàng chẩn đoán sớm UTP, chỉ định phương pháp điều trị hợp lý và tiên lượng chính xác cho BN, góp phần nâng cao hiệu quả điều trị UTP trong thực hành lâm sàng.
Tài liệu tham khảo
- Sung H., Ferlay J., Siegel R.L. (2021). Global Cancer Statistics 2020: Globocan Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. Ca Cancer J Clin; 71:209-224.
- Globocan (2020). Viet Nam – Global Cancer Observatory.
- Ettinger D.S., Wood D.E., Aisner D.L., et al. (2020). Non-Small Cell Lung Cancer, Version 3.2022, NCCN Clinical Practice Guidelines in Oncology. J Natl Compr Canc Netw; 20(5): 497-530.
- American Cancer Society (2017). Cancer Facts and Figures 2017; 19-21.
- Larke F.J., Kruger R.L., Cagnon C.H., et al. (2011). Estimated radiation dose associated with low-dose chest CT of average-size participants in the National Lung Screening Trial. AJR Am J Roentgenol; 197(5): 1165-1169.
- Chiles C. (2014). Lung Cancer Screening with Low Dose CT. Radiol Clin North Am; 52(1): 27-46.
- National Lung Screening Trial Research Team (2011). Reduced lung-cancer mortality with low-dose computed tomographic screening. N Engl J Med; 365(5): 395-409.
- Cruickshank A., Stieler G., Ameer F. (2019). Evaluation of the solitary pulmonary nodule. Internal Medicine Journal; 49(3): 283-412.
- MacMahon H., Naidich D.P., Goo J.M., et al. (2017). Guidelines for Management of incidental nodules detected on CT images: From the Fleischner Society 2017. Radiology; 284(1): 228-243.
- Wender R., Fontham E.T.H., Barrera E. Jr, et al. American Cancer Society lung cancer screening guidelines. CA Cancer J Clin; 63(2): 106-117.
- Andolfi A., Potenza R., Capozzi R., et al. (2016). The role of bronchoscopy in the diagnosis of early lung cancer: A review. J Thorac Dis; 8(11): 3329-3337.
- Zaric B., Perin B., Carapic B., et al. (2012). Diagnostic value of autofluorescence bronchoscopy in lung cancer. Thoracic Cancer.
- Zhu J., Li W., Zhou J., et al. (2017). The diagnostic value of narrow-band imaging for early and invasive lung cancer: a meta-analysis. Clinics (Sao Paulo); 72(7): 438-448.
- Shibuya K., Hoshino H., Chiyo M., et al. (2002). Subepithelial vascular patterns in bronchial dysplasias using a high magnification bronchovideoscope. Thorax; 57: 902-907.
- Muriana P. and Rossetti F. (2020). The role of EBUS-TBNA in lung cancer restaging and mutation analysis. Mediastinum; 4:23.
- Freitas C., Sousa C., Machado F., et al. (2021). The Role of Liquid Biopsy in Early Diagnosis of Lung Cancer. Front Oncol; 11: 634316.
Trang web đang upload liên tục các video bài giảng và tài liệu chẩn đoán hình ảnh. Để nhận thông báo về các bài viết mới nhất, vui lòng đăng ký Nhận bài viết mới và theo dõi Kênh Youtube















